口腔がん
口腔がんについての知識
口腔がんとは
頭頸部カンファレンスによる診断および治療方針の決定
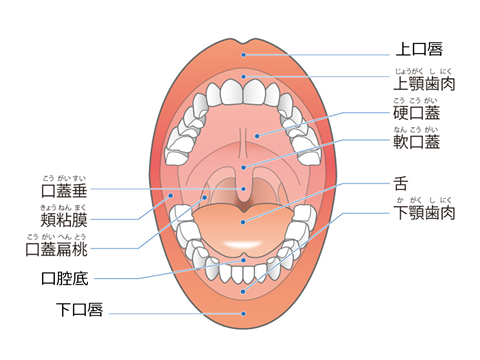
「口腔がん」には舌のがん(舌(ぜつ)がん)、舌と歯ぐきの間にできるがん(口腔底(こうくうてい)がん)、歯ぐきのがん(歯肉(しにく)がん)、頬の内側の粘膜にできるがん(頬粘膜(きょうねんまく)がん)、上あご(口の天井の固い部分)にできるがん(硬口蓋(こうこうがい)がん)などが含まれます。 これらの中でもっとも頻度の多いものは舌がんですが、口腔がん全て合わせても全がんの1~2%しかありません。
症状
一般的には初期のがんでは痛みや出血などはなく、硬いしこりが触れるのみの場合が多いです。なかなか治らない口内炎の場合も注意が必要です。
実際に自分の口の中にある病変が良性か悪性か心配の場合はご自分で触ってみると良いでしょう。他の部分と違って明らかにその部分が硬く触れる場合は悪性の腫瘍の可能性がありますので、専門医の受診をお勧めします。目をつぶって触ってしまうとどこにあったか分からなくなるほどの軟らかいしこりは悪性の可能性は少ないでしょう。舌がんの好発部位は舌の両脇の部分で、尖端や真中の部分にできることは少ないです。
また、舌の奥の方には有郭乳頭や葉状乳頭とよばれる正常の突起物もありますが、これらをがんと勘違いする方もいるようです。その他、上あご(口の天井の固い部分)や下の歯ぐきの内側には正常な骨の突起があり、これらもがんと勘違いされることがあります。
進行がんではしこりが外側に大きくなる傾向のものもあれば深部に入っていくものもあり、特に後者の場合は意外に進行しているものが多く、潰瘍を形成して痛みや出血が出現することがあります。さらに増大すると言葉が喋りづらくなったり食事が取りづらくなったり口が開かなくなったり、またがんが頚部のリンパ節に転移し、あごの下やクビのリンパ節の腫脹をきたすことがあります。
診断
口腔内の病変の視診や鼻腔を経由して細いファイバースコープで咽頭や喉頭などを観察し病変の広がりなどを確認します。同時に触診によって、頸部や頭部のリンパ節腫脹などの有無を判断します。
画像診断
CT検査、MRI検査、超音波検査などが必要に応じて行われます。
病理診断
口腔内の病変ががんであるかどうかの診断は病変の組織の一部を切り取って顕微鏡の検査(病理)にまわした際、がん細胞が認められれば確定となります。ほとんどの口腔がんは「扁平上皮がん」という種類のものです。
病期診断
がんの進行度は第Ⅰ期からⅣ期の4段階に分けられます。通常第Ⅰ期・Ⅱ期を早期がん、第Ⅲ期・Ⅳ期を進行がんと呼びます。
病期は咽頭の腫瘍の大きさ(T)、頚部リンパ節転移(N)の大きさや数、肺や骨などの遠隔転移(M)の有無によって決定されます。
原発巣:
| T1 | 大きさ≦2㎝かつ深さ≦5mm |
| T2 | 大きさ≦2㎝かつ5mm<深さ≦10mm 、2㎝<大きさ≦4㎝かつ深さ≦10mm |
| T3 | 大きさ>4㎝、 深さ>10mm |
| T4 | 隣接臓器に浸潤する腫瘍 |
頸部リンパ節転移:
| N0 | 所属リンパ節転移なし |
| N1 | 同側の単発性リンパ節転移で最大径が3㎝以下かつ節外浸潤なし |
| N2a | 同側の単発性リンパ節転移で最大径が3㎝をこえるが6㎝以下かつ節外浸潤なし |
| N2b | 同側の多発性リンパ節転移で最大径が6㎝以下かつ節外浸潤なし |
| N2c | 両側あるいは対側のリンパ節転移で最大径が6cm以下かつ節外浸潤なし |
| N3a | 最大径が6cmをこえるリンパ節転移でかつ節外浸潤なし |
| N3b | 単発性または多発性リンパ節転移で臨床的節外浸潤あり |
遠隔転移:
| M0 | 遠隔転移なし |
| M1 | 遠隔転移あり |
治療法
治療法は原則的には病期により決定されます。それに、がんの部位、組織型、年齢、既往歴、合併症、臓器の機能や一般的な健康状態に基づいて、慎重に治療の方法を選択します。口腔がんの治療法には、外科療法が中心となり、放射線療法、抗がん剤による化学療法、痛みや他の苦痛に対する症状緩和を目的とした緩和治療などがあります。
手術療法
ほとんど全ての口腔がん(扁平上皮がん)で手術治療(外科的な手法でがんを取り除く治療法)が中心になります。手術法には以下のようなものがあります。
局所切除術
がん全体と周囲の正常組織の一部を切除する手術法。がんが骨まで拡がっている場合には、浸潤した骨組織の切除も行われることがあります。
頸部郭清術
頸部リンパ節と頸部のそのほかの組織を切除する手術法。最近では術後の後遺症を低減させるため、 これらの組織を可能な限り温存する外科療法が工夫されるようになってきています。
再建手術
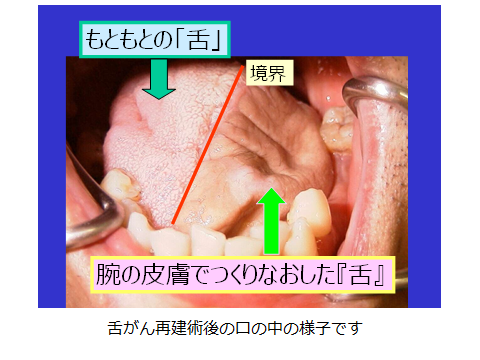
体の一部の再建を行う手術。口腔や咽頭、頸部などを修復するために組織移植などを行うことがあります。口腔内の欠損に対しては、通常その患者さんの体の別の部分(腕の皮膚―前腕皮弁やお腹の皮膚― 腹直筋皮弁、足の皮膚―前外側大腿皮弁など)を使って再建します。この際、術後の機能低下をできるだけ軽減するために、さまざまな再建外科の技術が駆使されます。
*術後補助療法とは
手術の際に確認できる全てのがんを切除したとしても、患者さんによっては、残っているがん細胞を全て死滅させることを目的として、術後に放射線(化学)療法が実施される場合があります。治癒の可能性を高めるために手術の後に行われる治療を術後補助療法と呼びます。主に進行したがんに対して術後補助療法は考慮されます。 また、JCOG(日本臨床腫瘍研究グループ)のStageⅠ/Ⅱ舌癌に対する予防頸部郭清省略の意義を検証する多施設共同試験にも参加しています。
2020-2023年 手術件数
口腔腫瘍手術
| 2020年 | 2021年 | 2022年 | 2023年 | |||||
|---|---|---|---|---|---|---|---|---|
| 症例数 | 小計 | 症例数 | 小計 | 症例数 | 小計 | 症例数 | 小計 | |
| 再建なし | 60 | 106 | 59 | 111 | 48 | 116 | 74 | 140 |
| 再建あり | 46 | 52 | 68 | 66 | ||||
• 頸部郭清術などを含む
放射線療法
一般に口腔がんに対しては放射線療法単独で治療されることは少なく、術後治療など手術の補助療法として放射線外照射療法が行われます。 口腔がんに対して、内照射療法(密封小線源治療)を行う施設もあります。
化学療法
一般に口腔がんに化学療法を行う場合、遠隔転移に対して全身化学療法が実施されます。口腔がんに対して病変を栄養する動脈内に直接薬剤を注入する化学療法を行っている施設もあります。薬はその領域にあるがん細胞に集中的に作用することを期待されます(局所化学療法)。
再発の診断と治療
再発口腔がんとは、治療後に再び発生(再発)したがんのことをいいます。
再発は口腔に起こることもあれば、身体の別の部位に起こることもあります。再発が疑われた場合、視触診や画像検査などで診断されます。 治療は再発病変の位置や大きさ、先行治療によっても左右されます。
一般的には、口腔がんの治療後の再発であった場合、以下のことが検討されます。
- 最初に放射線療法が行われていれば、可能であれば手術が選択されます。
- その病変を治療するために最初に手術を施行していれば、手術や放射線(化学)療法が考慮されます。
- 化学療法が効果的である場合もあります。
治療の副作用と対策
がんに対する積極的な治療で苦痛や副作用を伴わない治療はほとんどないといってよいくらいです。
栄養支援について
口腔は、摂食・嚥下、構語(言葉を発すること)などの機能を司る器官です。口腔がんの治療により摂食・嚥下、構語に悪影響を与えることが少なくありません。とくに摂食・嚥下は生命を維持する上で不可欠ですので、これらの障害に対してはその程度によって栄養支援が考慮されます。栄養支援の方法には流動食と経腸栄養があります。経腸栄養には、細い管を鼻から通して胃などに配置したり、腹部に作った開口部を通して胃や腸管に配置して、その管から栄養を補給する方法があります。
手術療法
手術による副作用(後遺症)は主に切除した部位と範囲、その患者さんが持っているもともとの能力によって、その種類と重症度が異なります。
初期のがんだと切除後に重い後遺症が出ることはあまりないでしょう。しかし、進行がんの手術で切除する範囲が広くなると言葉や食事に悪影響が出ますので、各種リハビリテーションが提案される場合があります。たとえば、各種の摂食嚥下訓練、頸部運動訓練などです。
放射線療法および化学療法
放射線治療中の副作用には、のどの痛みや味覚障害、唾液の出にくさなどがあります。
のどの痛みは、治療終了後は徐々によくなっていきますが、その間、うがいや痛み止めの薬を使用したり、上記の栄養支援を含め、食事内容を工夫したりする(軟らかい食事にする、刺激のある食物は食べないなど)ことで対応します。症状が強い場合は点滴などでの栄養管理が必要になることがあります。 味覚障害や唾液の出にくさは治療終了後も残る場合が少なくありません。ガムをかんで唾液を促したり、水などを携帯して口を潤したりしている方も多いようです。市販の口の中の保湿剤や薬などを使う場合もあります。
口腔内環境が悪くなるので、虫歯ができやすくなります。口腔内を清潔に保つ必要があります。歯科医師により虫歯の治療を照射前からしてもらうなど口腔衛生管理がすすめられます。
化学療法
病気の種類や患者さんの年令、全身状態、これまでに受けられた治療法などで使われる薬剤は異なってきます。副作用は薬剤の種類などによっても異なりますが、主に吐き気や、腎機能の低下、造血機能の低下、口内炎などがあります。これらに対して、制吐剤ほか薬剤や点滴、各種感染対策などが対策として考慮されます。化学療法の副作用はさまざまです。担当医師より十分にお話をお聞きください





