悪性リンパ腫の放射線治療
目次
放射線治療法
患者さん向けのご説明−悪性リンパ腫の放射線治療−
この説明文は、短い外来での診察では充分に説明できない場合があり、それを補うために作成しました。
診察の後で、ゆっくりお読みください。なるべくわかりやすい言葉で説明したつもりですが、疑問点は担当医に遠慮なくお尋ねください。再度同じ内容をお尋ねくださってもかまいません。がん治療は確立されたものではなく、進歩しつづけていますので、この説明内容は2010年のものであることをご了解ください。
悪性リンパ腫は、本来は体を守る働きをするリンパ球が、無制限に増え続けて腫瘍になったものです。正常リンパ球は放射線や薬剤によって壊れやすいので、腫瘍化した悪性リンパ腫の多くは、放射線や抗がん剤に対して弱く、比較的治りやすい病気といえます。最近の放射線治療の新しい技術や、新抗がん剤の開発、有害反応(副作用)を軽減する支持療法などの進歩により、年々治癒する患者さんが増えてきています。
ここでは、悪性リンパ腫に対して放射線治療がどのように役立つか、また、放射線治療の方法や放射線の有害な反応(副作用)について説明いたします。
Chapter.1: 悪性リンパ腫とは
悪性リンパ腫は、初期には自覚症状に乏しく、痛くない(無痛性)腫れ・こぶ(腫瘤)であることが初発症状で多いため、早期発見されにくい病気の一つです。
採取させていただいたリンパ腫の組織検体を、病理学つまり顕微鏡を用いて検査したり、最近進歩してきた遺伝子学や分子生物学の診断方法を用いてリンパ腫細胞を検査すると、悪性リンパ腫は一つの病気ではなく様々な種類があることが解ってきました。
日本人には『びまん性大細胞性B細胞リンパ腫』と診断されるリンパ腫の頻度が最も多いと報告されています。その他に『濾胞性リンパ腫』、『マルトリンパ腫』、『ホジキンリンパ腫』、『末梢性T細胞リンパ腫』などの種類があることが解ってきています。一般に、顕微鏡で見たリンパ腫細胞が「大きい」と増殖が盛んで、より悪性である傾向にあります。このような悪性リンパ腫を根絶するには、それぞれの病気の状態に合わせて、それなりに大変な治療を必要とします。
Chapter.2: 検査と治療について
年齢や、全身状態(体力)、病巣の広がり(病期、リンパ節以外の臓器の病巣数)、血液検査の結果(血清LDH値)などを考慮して、治療方法を検討します。最初にリンパ腫の拡がりを決める検査などを入院にて行うこともありますが、原則としては外来通院で検査や治療を続けられます。薬物療法中は毎週、放射線治療中は毎日通院していただき、必要と判断された時は人院していただくこともあります。それぞれの治療による有害反応(副作用)として不快なことがあることを、ご了解ください。
Chapter.3: 放射線治療について
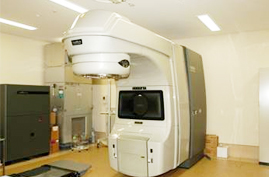 放射線療法では、リンパ腫細胞を破壊して病巣を小さくするために、高いエネルギーのX線(レントゲン)を用います。リニアックという大型治療機器で、高エネルギーX線を発生させ、体の外から体内の病巣部を治療(照射)します。
放射線療法では、リンパ腫細胞を破壊して病巣を小さくするために、高いエネルギーのX線(レントゲン)を用います。リニアックという大型治療機器で、高エネルギーX線を発生させ、体の外から体内の病巣部を治療(照射)します。
そのために皮膚表面に位置合わせのための印をつけることがあります。通常の放射線療法は、月曜日から金曜日まで週に4〜5日、1日1回照射し、3〜5週間続けて行います。主な副作用は、放射線により粘膜が荒れて痛くなることや、食欲低下や吐き気がでることです。こうした放射線療法中の副作用は、治療後 1〜2週間で軽快します。
放射線治療は、病巣部の悪性リンパ腫細胞の根絶を目標として行われます。局所的つまり限られた範囲の治療方法である放射線治療は、リンパ腫の広がりが連続性である範囲に限られた場合(臨床病期 I,2期)に効力を発揮できます。
放射線治療の主な有害反応(副作用)は、治療された部位によって異なります。扁桃腺のリンパ腫への照射では、食欲不振、口内炎、唾液減少による口渇が問題となります。治療の前後から、うがいや歯磨きなど口腔内の衛生に気をつけることが大切です。また、どの部位へ照射しても、軽い皮膚炎や、軽度の白血球球減少、血小板減少が生じますが、一時的で1〜3週で回復します。
Chapter.4: 主な悪性リンパ腫の治療方法について
以下のどの悪性リンパ腫にかかっているか担当医にお尋ねください。
例外的なこともあります。まだ解明されていないこともありますので、わからないことは担当医にお尋ねください。
『びまん性大細胞性リンパ腫』などの悪性度の高いリンパ腫
「びまん性」の名が示すように、リンパ腫細胞が散らばりやすく、病巣部が限局しているように見えても、実は目に見えない転移が全身に拡がりやすい傾向があります。
2箇所以上に拡がっているリンパ腫に対しては、全身的な治療手段としての薬物療法を併用することが重要です。
前述の年齢や、全身状態(体力)、病巣の広がり(病期、リンパ節以外の臓器の病巣数)、血液検査の結果(血清LDH値)などを考慮して、どの程度強い薬物療法を何回行うか、いつ頃どの程度の放射線治療を行うかを検討します。このような検討項目を予後因子と言い、治療結果を予測し、また治療のさじ加減をする尺度となります。これまでの臨床研究により、びまん性大細胞リンパ腫には、数回の薬物療法後に放射線治療を行うことで、低い有害反応(副作用)で優れた治療効果が期待できます。
現在の標準的な薬物療法は、CHOP療法と抗体治療薬リツキシマブの併用療法です。薬物療法によってリンパ腫が消えてしまったかのように見えても、病巣部には目に見えない残存細胞がある場合は、引き続き放射線治療を行う必要があります。
リンパ腫の部位や大きさなどにより照射方法は異なりますので、治療技術は患者さん毎に工夫して行われます。
一般に、30〜40Gyを15〜25回程度に分割して、3〜5週間かけて休日以外はほぼ毎日(週に4〜5日)治療します。1-2期であれば、75-85%の治癒が期待できます。
『マルトリンパ腫』など、広がりにくく悪性度の低いリンパ腫
おとなしいリンパ腫であり、急に全身に拡がることはありません。胃ではピロリ菌が原因であり、ピロリ菌を除菌すると治癒する場合もあります。他に目の周囲、喉、唾液腺、甲状腺、乳腺などに起こりますが、原因はわかっていません。
1-2期であれば、比較的少ない量24〜36Gyを12〜25回程度に分割して3〜5週間かける放射線治療により、80-90%治癒させることが可能です。限局期では放射線治療だけでよく治るので、薬物療法をしなくてもよいと考えられています。治癒率を低下させずに、どれだけやさしい治療ができるか研究中です。
『ろほう性リンパ腫』など、広がりやすく悪性度の低いリンパ腫
この悪性リンパ腫の多くは、リンパ節から発症します。「ろほう性」の名は、リンパ腫細胞がかたまっていることを意味しています。
このリンパ腫も病巣部が限局しているように見えても、実は目に見えない転移が全身のリンパ組織に拡がりやすい傾向があります。全身的な治療手段としての薬物療法を行うこともあります。1-2期であれば、比較的少ない量30〜36Gyの放射線治療により、50-80%治癒させることが可能です。
『ホジキンリンパ腫』悪性度の低いリンパ腫
この悪性リンパ腫は、欧米人に多く日本人には稀です。リンパ節から発症し連続してリンパ節に拡がっていきます。
広い範囲のリンパ節(領域)を連続して放射線治療することにより、80-90%治癒させることが可能ですが、現在の標準治療は、化学療法ABVD療法を先に行い、放射線治療する範囲を狭くし、放射線の副作用を軽くして生存率を高くする併用療法です。
『NK細胞リンパ腫』など特殊なリンパ腫
まだ病気の状態がよくわかっていない特殊な悪性リンパ腫があります。鼻や脳、睾丸結核後の膿胸、免疫不全に関連したリンパ腫、臓器移植に関連したリンパ腫などは、主治医からの説明をよく聞いてください。



