膵管内乳頭状粘液性腫瘍とは
膵管内乳頭状粘液性腫瘍とは
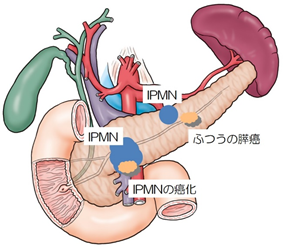
膵管内乳頭粘液性腫瘍(IPMN)とは
1982年、がん研の大先輩の故大橋計彦先生が、膵管口からドロッとした粘液が流出する予後のよい膵がんとして、粘液産生膵癌という疾患を世界に先駆けて報告しました。その後、前癌病変を含めて粘液産生膵腫瘍と呼ばれるようになったこの腫瘍は、膵管(膵液の流れ道)内で非常に長い時間をかけて乳頭状(ポリープのような形)に発育すると同時に、腫瘍から産生される多量の粘液により膵管が拡張する形態をとることから、膵管内乳頭粘液性腫瘍(IPMN)と呼ばれるようになりました。
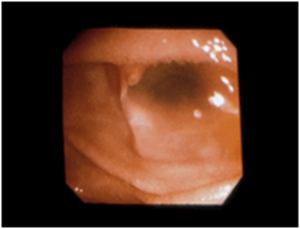
IPMNの自然経過をみると、膵管内にポリープ状の腫瘍が出現するよりもかなり前の時点からドロッとした粘液により膵管が嚢状に膨らんでくるため、逆に膵管が嚢状に拡張しただけの画像であっても、画像に写らないレベルのごく小さな腫瘍があることを想定してIPMNと呼ばれています。とくにブドウの房状に膨らんでいる場合はIPMNが強く疑われます。
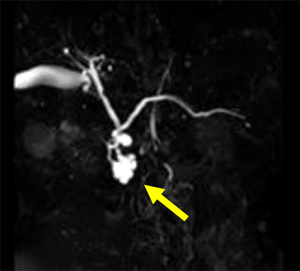
IPMNの初期の病態をさらに突き詰めていくと、わずかな膵管の拡張や小さな嚢胞もIPMNのできはじめの可能性が否定できないため、IPMN疑いと診断されることが増えています。病気を正しく理解し、正しく恐れることは非常に難しいことですが、診療の現場においては、このIPMNの初期像と思われる方が、がんになる寸前のIPMNの情報を仕入れて過剰に心配されていることが多いようにも思います。
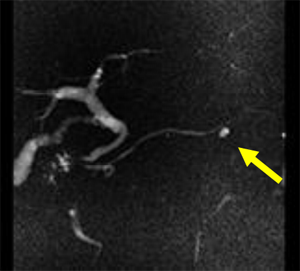
膵液の流れ道である膵管を川に例えると、河口(十二指腸乳頭)につながる本流に相当する主膵管と、山々(膵臓の実の部分、実質)から注ぎ込んでくる支流に相当する分枝膵管があり、IPMNはその発生部位によって主膵管型・分枝型に分類されます。
主膵管型IPMNは主膵管内に貯留した粘液により、主膵管が膨らみます。主膵管径は通常2mm程度ですが、3mm程度のわずかな拡張が見られた場合、まず主膵管をせき止めるような膵がんができていないかを確認する必要があります。主膵管が5mm程度に拡張し、下流をせき止める膵がんが見られない場合、主膵管型IPMNを疑います。主膵管型IPMNは癌化しやすいことが知られており、さらに拡張が進む場合、内部にポリープに相当する腫瘍そのものが見えなくても、手術を検討する必要があります。
一方、分枝型IPMNは分枝膵管が膨らむところから始まります(図3)。隣り合う分枝膵管が拡張し始めるとブドウの房のような形態になります(図2)。やがて全体として3cm程度まで膨らんでくると膨らんだ分枝膵管内にポリープが見えるようになります。ポリープが見えない分枝型IPMNは癌化していないことが多く、以前は3cmを目安に手術を推奨していたガイドラインも、最新のものでは、明らかな増大傾向やポリープの出現がなければ、経過観察とすることを推奨しています。
このように記載すると、小さな嚢胞もしくは分枝型IPMNの初期像の場合は、当分心配無用と考えてもよいのでは、と感じる方もおられるかと思います。大変するどい察知力だと思いますが、そういかないところがIPMNのややこしいところです。分枝型IPMNからの膵がんの発生には2パターンがあるのです。一つは、これまで述べてきたような、IPMNが徐々に大きくなって最終的に膵がんが発生するパターンで、このパターンで言うならば初期の分枝型IPMNはほぼ心配無用と考えてよいのですが、問題はもう一つのパターンです。すなわち、分枝型IPMNが小さいまま変わらないのに、突然普通の膵がんが出てくることがあるのです。確率は年0.1-0.5%程度(200-1000人に1人くらい)と非常に稀なのですが、誰に出てくるか予想ができないので、IPMN初期像であっても経過観察の対象とせざるを得ないのです。ちなみに50歳以上の一般の人が突然膵がんになる確率は年率0.05%程度といわれていますので、それと比べると2-10倍程度高いという計算になります。したがって、IPMNが指摘された場合、年1-2回の経過観察を提示されることが多いかと思います。先ほど正しく理解し、正しく恐れる、と記載しましたが、1年後に癌になる確率は1%以下、逆に言うと99%以上は大丈夫ということですので、過度に恐れぬように注意し、定期検査を受けてください。
IPMNの検査法
IPMNを疑った場合に行う検査として、腹部超音波検査(US)・造影CT検査、MRI(MRCP)検査、超音波内視鏡検査(EUS)があります。
USは最も簡便で体への負担もほとんどない検査ですが、皮下脂肪・内臓脂肪が多い方の場合、膵臓そのものが見えないことが多く、IPMNが見つかりやすい中高年の方にはあまり役立ちません。スリムな方は定期検査に組み込んでもらっていいと思います。
造影CTは小さな膵がんを見つけるのに精度の高い検査です。精度が高い一方で、被爆や造影剤に対するアレルギー反応などの問題があり、頻回の検査は回避すべきと思います。造影剤を使わないCTでは小さな膵がんを見つけることはできません。
MRI検査のなかで、膵管(と胆道)をきれいに描出させる撮像法をMRCPといいます。液体を白く写し出すことに優れた検査ですので、膵嚢胞や膵管拡張などIPMNの存在診断には非常に重宝されますし、その大きさの変化を見るのには適していますが、拡張した膵管の内部に出現する小さなポリープを早期に診断する(先ほどのパターン1の膵がんを診断する)には精度がやや落ちます。ただし、IPMNと別の部位に小さな膵がんができた場合(パターン2の膵がんの場合)、その部分で膵管が断絶し、上流の膵管が拡張する像が得られますので、IPMNの初期の方にお勧めの検査になります。MRIは閉鎖空間に長時間閉じ込められる検査ですので、閉所が苦手な方は注意が必要です。
EUSは拡張したパターン1,2のいずれにも優れた検査ではありますが、細かく見える反面、逆に深読みしすぎる(ポリープではないものもポリープのように見えてしまう)傾向があります。そして最大の問題は、胃カメラよりも太い内視鏡を飲まないといけないという点で、4つの検査の中では最も負担の大きな検査になります。
どの検査を行うかは、IPMNの状態の他、年齢・基礎疾患・得手/不得手等を合わせ、主治医と相談してください。
検査間隔については、発癌の頻度からすると、濃密な検査は医療経済的に避けるべきではありますが、膵がんになった場合、1年でステージIからIVに進行する可能性がありますので、年2回程度の検査をお勧めせざるを得ないのが実情です。繰り返しになりますが、小さなIPMNの方は過度の心配はなさらぬよう、淡々と定期検査を続けることをお勧めします。
これらの検査で癌化が疑われた場合、膵液を採取してがんの有無を調べるERCP(内視鏡的逆行性胆管膵管造影検査)が有用です。膵臓内にカテーテルを入れる検査になりますので、“活きのよい”元気な膵臓に対しては、検査後に重症の急性膵炎が起きる懸念があり、行うかどうかは慎重に検討する必要がありますが、既に粘液で膵液の流れがよどんでいる主膵管型IPMNにおいては、重症の膵炎に至るリスクは高くはなく、当院でも積極的にERCPを行っています。
IPMNの治療法
IPMNの進行を食い止めるような治療薬はなく、手術が唯一の治療となります。癌化するまでのIPMNは非常にゆっくりと変化する一方、膵臓の手術は体への負担が大きくなりますので、小さなIPMNのうちに予防的に手術することはお勧めしません。手術の最も良いタイミングは、ちょうど癌になり始めたとき、ということになります。癌になっても膵管の外にしみでるまでに手術すればよいので、多少の時間的余裕があります。若い方には、そろそろ癌化しそうだというやや早めのタイミング、すなわち小さな”ポリープ”ができ始めた時、もしくはそろそろ出てきそうだという時に少し先手を打って手術することをお勧めしています。一方、ご高齢の方には、大きな手術により体力が落ちてしまうことが懸念されるため、癌化したかな?というタイミング、すなわち小さなポリープが育ち始め、これ以上経過を見ると膵管の外にしみ出し、命取りになるかもしれない、という時に手術をお勧めしています。
当院におけるIPMNの切除数と治療成績
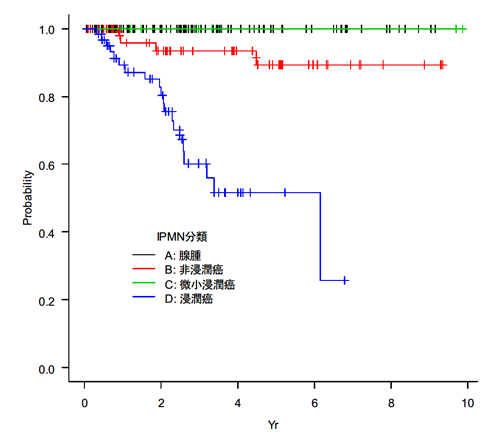
この10年間に当院で手術を行ったIPMNは226例でした。IPMNとして一時的にでも診療を行った総数が1900例程度ですので、約12%という計算になります。12%というと高いと思われるかもしれませんが、他の医療機関で経過観察され、手術が必要になった時点で紹介されるケースが多いので、どうしても手術の比率は高くなります。手術の結果、まだ癌化していなかった方(腺腫)が44%、癌化はしていたものの膵管内にとどまっていた方(非浸潤癌)が25%、膵管外(膵実質)に浸み込み始めた方(微小浸潤癌)が3%、明らかに実質に浸み込んでいっていた方(浸潤癌)が27%という割合でした。
IPMNの手術後の5年生存率をみると、腺腫・非浸潤癌・微小浸潤癌では“予後の良い膵がん”の言葉どおり90%〜100%と良好でしたが、浸潤癌になってしまうと50%程度に落ち込でいました(通常の膵がんよりはよい成績になります)。このことから、私たちは腺腫から腺癌になったあたりの非浸潤癌の段階で手術することを目指しています。