- HOME
- ����Ɋւ�����
- ����̎�ނɂ���
- �_������
�_������
���L���a�@�̒_������f�Â̓���
���L���a�@�̒_������f�Â̓���
�f��
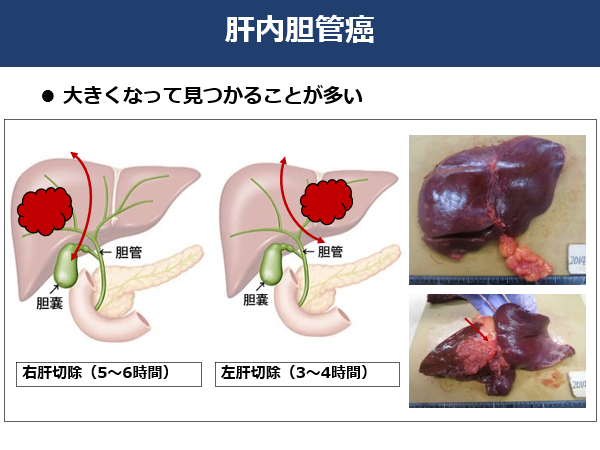
1�D�`�[�����
�̒_�X���ȁA�̒_�X�O�ȁA�摜�f�f����a�����Ȃǂ��܂߂�“�`�[���̒_�X”�Ƃ��āA���҂���ɓK�������Â��l���A���܂��B���ɓ��ȂƊO�Ȃ͓����a���ɋΖ����Ă���A��ɏ��������Ȃ���f�Â��s���Ă��܂��B
2�D�f�f�A����
�_������͉��t���_�@�Ɍ����邱�Ƃ������A���f�Ɠ����ɐv���ȑΉ����v����������Ȃ���ł��B�܂��A����̂킸���Ȋg����̈Ⴂ�ɂ���p�̕��@���傫���قȂ邱�Ƃ������A�O�ȁE���ȁE�摜�f�f���ɂ�鐸���Ȑf�f���K�v�ł��B����ɁA�̂ւ̕��S�̑傫�ȓ�Փx�̍�����p���K�v�Ȃ��Ƃ������A��p�̋Z�ʂƋ��Ɏ�p�O��̊Ǘ��ɂ����Ă��Ō�t�E�h�{�m�Ȃǂ��܂߂��`�[���͂̌��W���d�v�ł��B����A��p���ł��Ȃ��ꍇ�ɂ��A�_�������ɑ��镡�G�ȃX�e���g���Â��J��Ԃ����Ƃ������A�ǂ̒i�K�ɂ����Ă�������a�@�̖����̑傫�ȓ����̑�\�Ƃ����܂��B
3�D�����ƗՏ��̉˂���
�f�f�E���Âɂ�����ƂƂ��ɁA���ӂ̂������������҂���Ɋւ��ẮA�V�������Ö@�A��p��Z�Ȃǂ̗Տ��������ϋɓI�ɍs���Ă��܂��B
����
1�D �l�X�Ȏ�@�ɂ��f�f�E�_���h���i�[�W
���Ȃł͎�Ƃ��Đf�f�≩�t�ɑ���X�e���g���Â���ю�p�ȊO�̎��ÂƂ��Ă̖Ö@��S�����܂��B�f�f�ɂ����ẮA�ʏ�s���镠�������g������CT�����AMRI/MRCP�����ɉ����A�����g������(EUS)������ϋɓI�ɍs���A�����Ȃ���̔����ɓw�߂Ă��܂��B�܂��A�������I�t�s���_���X�Ǒ��e(ERCP)�����⓯���ɍs���o�������g(IDUS)�����A�_���������A�_�ǐ������ɂ�鐳�m�Ȑi�W�x�f�f�͔��ɏd�v�ł���A�O�Ȉ�Ɩ��ȘA�g�����Ȃ���A������p������ɓ��ꂽ�f�f�헪�����A������ǂ�ERCP��S�����Ă��܂��B
����Ő؏��s�\�E�p��Ĕ��_������ɑ��ĖÖ@���s���ۂɂ��A���t�ɑ���X�e���g���Â͕s���ł��B����̕��ʂɂ���ẮA2�{�ȏ�̃X�e���g���K�v�ƂȂ邱�Ƃ�����܂��B�������́A����̃X�e���g���u�Ɉ��������A�X�e���g�Ǔ��̃g���u���ւ̑Ή��ɂ��͂����Ă��܂��B
2�D���L���ȖÖ@�̒Nj�
�_������̖Ö@�́A���X�ɐi�����Ă���Ƃ͂����g�p�\�ȍR����܂̎�ނ����̐��т��\���Ƃ͌������A�V���Ȏ��Ö@�J���̂��߂ɁA�����̕a�@�����͂��đ吨�̊��҂���̎Q���̂��Ƃɍs����Տ��������s���ł��B�������́A��Ɋ��҂���ɓK�����W�����Â��ɂ���ƂƂ��ɁA���{�����Տ������⎡���i��Ǝ哱�Տ������j�ɂ��ϋɓI�ɎQ�����A����l�̎��Â�ʂ��āA��葁���A�����̊��҂���ɐV���Ȏ��Ö@���Ҍ����邱�Ƃ�ڕW�Ƃ��Ă��܂��B
�O��
1�D������߂Ȃ��O��
�������Őf�f�\�ȏ����ǂ̂���ƈقȂ�A�̂���E�_������E�X����̐i�W���摜�����Ŕ��f���邱�Ƃ͎��ɍ���Ȃ��Ƃ�����܂��B�܂���p�K�����{�݂ɂ��قȂ�̂�����ł���A����a�@�Ŏ�p���ł��Ȃ��Ƃ����Ă��ʂ̕a�@�ł͎�p���ł���Ƃ������Ƃ��܂�ł͂���܂���B��p�̌o����Z�ʂ̂ق��A��t�̍l�������傫����p�K���ɉe������̂��̒_�X�O�Ȃ̗̈�ł��B��X�͓����ł����Ă��O�ȓI�ȗ��ꂩ��\�����Ō�܂ŒNj����܂��B“������߂Ȃ��O��”�����b�g�[�Ƃ��A���҂���ƂƂ��ɁA����ɗ����������ĎQ��܂��B
2�D�o���̏��Ȃ���p��S�����Ă��܂�
�̂���E�_������E�X����͂��Ȃ��̒��̍ł����G�ȕ��ʂɔ������邽�߁A��p�����ɕ��G�Ő؏�������ł���A�o���ʂ������Ȃ肪���ł��B�������O�Ȉ�̏K�n������Z�ɂ��܂��܂Ȉ�Ë@���g�ݍ��킹�邱�ƂŁA��p���̏o�����ł��邾�����Ȃ��Ȃ�悤�H�v���Ă��܂��B�o���̏��Ȃ���p�͈��S�����m�Ȏ�p�ɂȂ���܂��B���ǂ��ꏏ�ɐ؏�����g���p����A���o����p�Ƃ������ɏ��������łł����p�܂ŁA�ߕs���̂Ȃ��p����I�����Ă��܂��B
�_������̎��Â̎���
�O�Ȏ��Â̎���
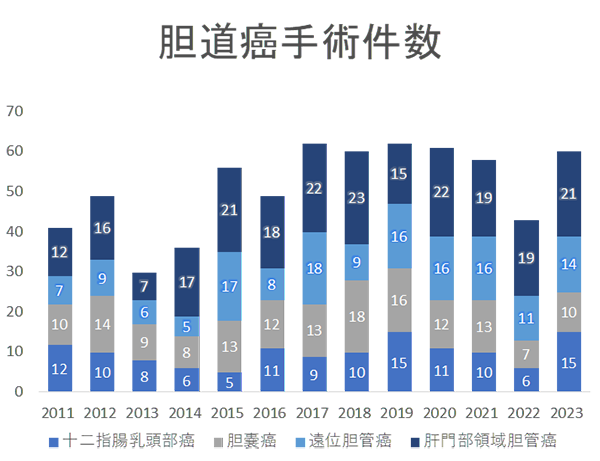
�_���ɂł�����͊̑�������_�`�̗���̏��Ԃɇ@�̓��_�NJ��A�A�̖啔�̈�_�NJ��A�B���ʑ��_�NJ��A�C�_�X���A�D�\��w�����������iVater���������j�A�Ȃ�тɍL���͈͂̒_�ǂɍL����A�E�L�͈͒_�NJ��ɕ��ނ���܂��B�_�����̎�p�͈�ʂɓ���ƌ����Ă���܂��B���̗��R�Ƃ��ĉ�U�����G�ł���A�́E�X���Ƃ����������L�x�ȑ�������ɐ؏�����K�v������A�a�ς̔������ʂɂ���ďp�����ς���Ă���A�Ȃǂ��������܂��B���@�ł͂���3�N�Ԃł͔N��40-60��̒_������p���s���Ă���܂��B2022�N�ł̖͊啔�̈�_�NJ�14��A���ʑ��_�NJ�13��A�_�X��7��A�\��w����������6��Ƃ�������ł����B
���Ȑf�Â̎���
���_������ɑ��鉻�w�Ö@
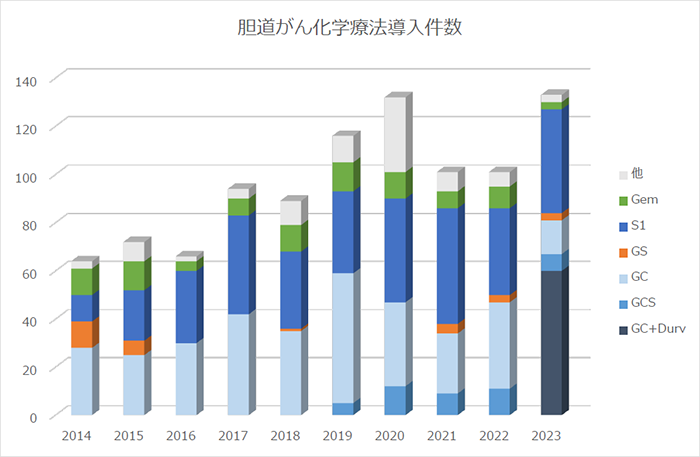
2014�N����2023�N�܂ł̒_������ɑ��鉻�w�Ö@�̓��������̐��ڂ������܂��B����܂ŁA�Q���V�^�r���{�V�X�v���`��(GC)�Ö@��Q���V�^�r���{�r�P(GS)�Ö@�Ȃǂ̂Q�ܕ��p�Ö@���s���Ă��܂������A2023�N�ɖƉu�`�F�b�N�|�C���g�j�Q�܂ł���f�����o���}�u�A2024�N�Ƀy���u�����Y�}�u���{�M�ł����F����AGC�Ö@�ɉ�����3�ܕ��p�Ö@�����I���ƂȂ��Ă��܂����B����A��p�������҂���ɑ��ẮA���@���Q�������Տ������̌��ʂ��āA�Ĕ��\�h�Ƃ��Ĕ��N�Ԃ�S1�Ö@���s���Ă��܂��B
���_������ɑ���X�e���g����
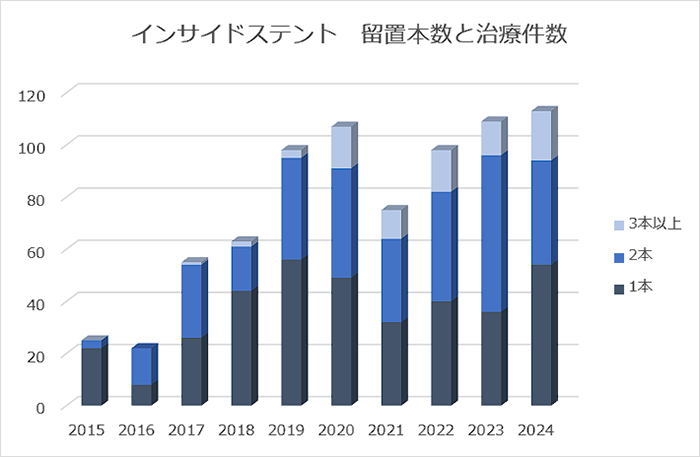
�_������̑����͒_�Ǖǂɂ�鉩�t���A��������p�����_�ǃX�e���g���Â��K�v�ɂȂ�܂��B���Ɋ̖啔�̈�_�NJ��ɂ����ẮA��ᇂɂ��_�ǂ����G�ɕ��f����邽�߁A�X�e���g���Â����ɕ��G�ɂȂ�܂��B���@�ł́A�o�ߒ��ɂ�蕡�G��������Ǐ�ԂɗՋ@���ςɑΉ����邽�߂ɁA�ׂ��v���X�`�b�N���̃X�e���g��K�Ȏ}�ɓ��ꕪ����ƂƂ��ɁA�X�e���g������\��w���t�̋t���ɂ��_�lj���������邽�߂ɁA�X�e���g���[��������ɖ��ߍ��ޗ��u�@�i�C���T�C�h�X�e���g�j��ϋɓI�Ɏ�����Ă��܂��B�\��w������������̃X�e���g���Â�����ȏꍇ��K���Ȃ��ꍇ�A�\���ȃh���i�[�W���ʂ������Ȃ��ꍇ�ɂ́A�����g���������_�ǃh���i�[�W�p(EUS-BD)���ϋɓI�ɍs���Ă��܂��B
���L���a�@�̒_������
�_������ɂ��Ă̒m��
�_������Ƃ�
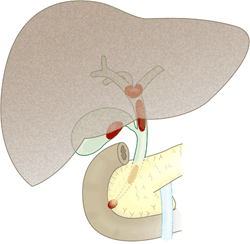 �_���́A�R�ɐ��܂ꕽ�n�𗬂�C�ɒ����傫�Ȑ�ɂ��Ƃ��邱�Ƃ��ł��܂��B�_�`�͊̑��̖����̊̍זE��������A�������̏����ȗ���͏��X�ɏW�܂��đ�������ƂȂ�A�̑��̂ւ��i�̖啔�j�ň�{�ɂ܂Ƃ܂��đ傫�Ȑ�ƂȂ�A�̑��̊O�ɂłēr�����ߒr�i�_�X�j�ɂȂ���A�X���̘e��ʂ��ĉ͌��i�\��w���������j�Ɏ���܂��B
�_���́A�R�ɐ��܂ꕽ�n�𗬂�C�ɒ����傫�Ȑ�ɂ��Ƃ��邱�Ƃ��ł��܂��B�_�`�͊̑��̖����̊̍זE��������A�������̏����ȗ���͏��X�ɏW�܂��đ�������ƂȂ�A�̑��̂ւ��i�̖啔�j�ň�{�ɂ܂Ƃ܂��đ傫�Ȑ�ƂȂ�A�̑��̊O�ɂłēr�����ߒr�i�_�X�j�ɂȂ���A�X���̘e��ʂ��ĉ͌��i�\��w���������j�Ɏ���܂��B
�_������͐�݂̍זE�������傫�Ȃ����܂�ƂȂ������̂ł��B��݂̍זE�͐�̏㗬�ł������ł��قƂ�ǂ������`�ԂŁA�_��������_���̂ǂ̕����ŏo���Ă��قƂ�ǂ��B���Ƃ�����ނ̂����܂�ł��B���̂����܂肪��̗���������~�߂�ƁA���̏㗬���͐�̐��ł��ӂꂩ���邱�ƂɂȂ�܂��B�_�`�������܂�i����j�̏㗬�i�̑����j�ł��ӂ��ƁA�_�`�͌��t���ɗ���o�������畆�����F���Ȃ�܂��i�ǐ����t�j�B���t�̏o���́A����̏ꏊ����̏㗬���A�������A���ߒr���ő傫������Ă��܂��B�܂��A����̏ꏊ���㗬�i�̑����j�������i�\��w�����j���Ŏ�p�̕��@���Ⴂ�܂��B���������āA�_������͂��̂ł����ꏊ�ɂ���Ė��O�����܂��B
�_������̎��
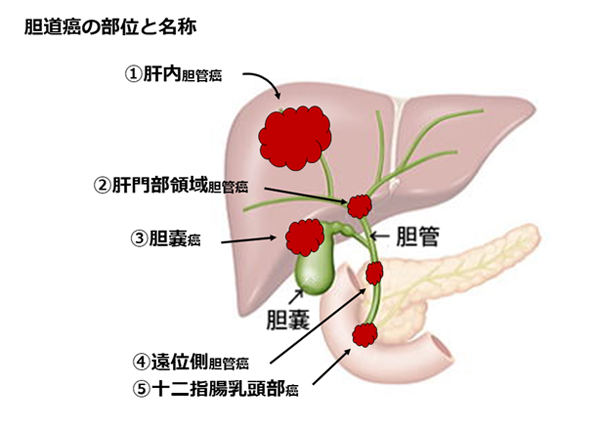
�_���ɂł�����͊̑�������_�`�̗���̏��Ԃɇ@�̓��_�NJ��A�A�̖啔�̈�_�NJ��A�B���ʑ��_�NJ��A�C�_�X���A�D�\��w�����������iVater���������j�A�Ȃ�тɍL���͈͂̒_�ǂɍL����A�E�L�͈͒_�NJ��ɕ��ނ���܂��B
�_������늳�Ґ��E�늳��
2018�N�`2020�N�̎����ɂ��ƁA�䂪���̒_�X�E�_�ǂ���̔N�Ԝ늳�ҁi�V�������ҁj��2.2���l�ŁA�N�Ԏ��S�Ґ���1.8���l��6�Ԗڂɑ�������ł��B�_������͉��Đ�i���ł͂܂�Ȃ���ł����A��A�����J�Ⓦ�A�W�A�ł͜늳���������A�Ȃ��ł��A���{�l�͑��̓��A�W�A�̐l��A�����J�̓��n�l�Ɣ�ׂĂ��늳���������X���ɂ���܂��B�l�퍷��n�捷�̌����͂悭�킩���Ă��܂���B
�N��ʂɂ݂��_������̜늳���E���S���́A�Ƃ���50�Αォ�瑝�����܂��B�늳���̔N�����ڂ͒j���Ƃ������X���ł������A1980�N��㔼����j���͉����A�����͌����X���ł��B�_�X����̎��S���͏������j���i1.2�{�j�A�_�ǂ��S���͒j���������i1.7�{�j�ŁA����������܂��B�_������̎��S���́A�j���Ƃ��ɑ����X���ɂ���܂������A1990�N�ォ�猸���X���ɂ���܂��B
�_������̊댯���q
�_�͒_������̊댯���q�Ƃ����Ă��܂��B���ɒ_�X���̑傫�Ȍ���L�Ǐ��A�_�ΕۗL���Ԃ��������Ƃ͒_�X����̊댯���q�Ƃ̕������A�_�ɂ�閝���I�ȉ��ǂ�����������N�����ƍl�����Ă��܂����A���Ǐ�̒_�ΕۗL�҂���̒_�X�������͋ɂ߂ĒႢ�Ƃ̕�����A�_���{���ɂ���̃��X�N�ɂȂ邩�͒肩�ł͂���܂���B����A�̓��ɒ_��������̓����͒_�ǂ���̊댯���q�Ƃ���Ă��܂��B
�X�E�_�Ǎ����ُ�Ƃ����H�Ȑ�V�ُ�͒_������̍��댯�Q�Ƃ����Ă��܂��B�ʏ�A�X�ǂƒ_�ǂ͏\��w���֗��o���鐡�O�i�\��w���̋ؓ��̒��j�ō������܂����A���ꂪ��V�I�ɂ��㗬�i�\��w���̋ؓ��̒��ߕt���̊O�j�ō�������`�Ԉُ���A�X�E�_�Ǎ����ُ�ƌĂт܂��B���̍����ُ킪����ƁA�X�t�ƒ_�`�̑��t���������A����ɂ���Ē_���̕ǂɎ����I�ȏ�Q�������Ă��܂��̂ł��B�o���Ɠ����ɔS���̏�Q���n�܂�܂��̂ŁA40�Α�Ɣ�r�I��N���甭����������̂������ł��B���f�̕��������g�����ł̒_�ǂ̊g����_�X�ǂُ̈���_�@�ɐf�f����邱�Ƃ������A�X�E�_�Ǎ����ُ�Ɛf�f���ꂽ�ꍇ�ɂ́A�����Η\�h�I�Ȏ�p���s���܂��B
�܂��A�������d�����_�lj��Ƃ����A�_�ǂɐ����錴���s���Ői�s���̉��ǐ������ł��A�_�ǂ���̍����������ł��邱�Ƃ��m���Ă��܂��B�������d�����_�lj����̂��_����������H�ȕa�C�Ȃ̂ŁA�\�ߒm���Ă����K�v�͂Ȃ��Ǝv���܂����A���̂悤�ɐf�f���ꂽ���͒���I�Ȍ����������߂��܂��B
2012�N�ɖ{�M�ň����Ђ̏]�ƈ��ɑ����̒_�ǂ��������Ă��邱�Ƃ����炩�ɂȂ�A�L�@�n�܂ł���W�N�������^����1,2�W�N�����v���p���̖\�I�������ƍl�����Ă��܂��B
�Ǐ�
�_���ǂɂ��Ǐ��S�ł��B�畆�����F���Ȃ�i���t�j�A����݂��o��A�A���Z���Ȃ����肵�܂��B
�_���̕a�C�ŁA����ȊO�ɉ��t�𗈂��a�C�ɒ_������܂��B�_�̉��t�͔��쐫�̒ɂ݂┭�M�������Δ����܂����A�_�������t�ƂƂ��ɔ��쐫�̂����݂┭�M�𗈂����Ƃ͏��Ȃ��ł��B�ɂ��Ȃ��A�M�̂Ȃ����t�́A�_��������^���Ǐ�ł��B
�f�f
�_�����^��ꂽ�Ƃ��ɍs�������́A���t�����ƕ��������g�����③�eCT�����Ȃǂ̉摜�f�f�����ł��B���t�����ł́A���t�̒��x�i���r�����r���l�j��̏�Q�iγGTP, ALP�j�̒��x���݂܂��BγGTP�̓A���R�[�������ŏオ�邱�Ƃ��L���ł����A�_�`�̗��o��Q�ł��オ��܂��B�摜�f�f�ł͕ǐ����t�̊m�F�i�㗬�̒_���̊g���j�Ƃ��̌����i�����_���j����������܂��B�_���̂ǂ̕��ʂ��ǂ��Ă��邩���m�F����ɂ�MRI/MRCP�������L�p�ł��B�̖啔�̈�_�NJ��ɂ����ẮA���ɑ��eCT���d�v�ŁA����̊g�������͂̓�����喬�Ƃ̈ʒu�W�ɂ��A��p�̕��@���ׂ����������܂��B����ɁA�a�ς̕��ʂɂ���ẮA�����g�����������iEUS)��������I�t�s���_���X�Ǒ��e�����iERCP)�E�_�Ǔ������g�����iIDUS) �E�_���������Ƃ���������ȓ�����������������������ɂ�萸���Ȑf�f���s���܂��B
�a���f�f
�_������̕a�����ނɂ́A���ە��ށi���ۑ���A��:UICC�C��8�Łj�ƍ������ށi�_�����戵���K��C��7�Łj������܂��B��{�� �_���ɂ����邪��̊g����iT���q�j�A�_���ߖT�̃����p�ߓ]�ڂ̗L���iN���q�AN1�F�]�ڂ���j�A���u�]�ڂ̗L���iM���q�AM1�F�]�ڂ���j����\������܂����A���ە��ނƍ������ނ���v���Ȃ�����������܂��B�_������̕��ʂ��ƂɋK�قȂ邽�߁A�����ɋL�ڂ���Ɣ��ɕ��G�ɂȂ�܂��̂ŏȗ����܂��B�Ȃ��A�̓��_�NJ��́A�̑��ɔ���������Ƃ������ƂŁA�K���͌������̊��Ƃ��Ĉ����܂��B�X�e�[�W�̘b������Ƃ��͂ǂ̕��ޖ@��p���Ă��邩�ɒ��ӂ��K�v�ł����A����̐f�Âɂ����ẮA��p�ł��邩�ۂ��ő�ʂ��A�X�e�[�W���ނ͂��܂�p�����Ȃ��悤�Ɏv���܂��B
���Ö@
�_������̎�p
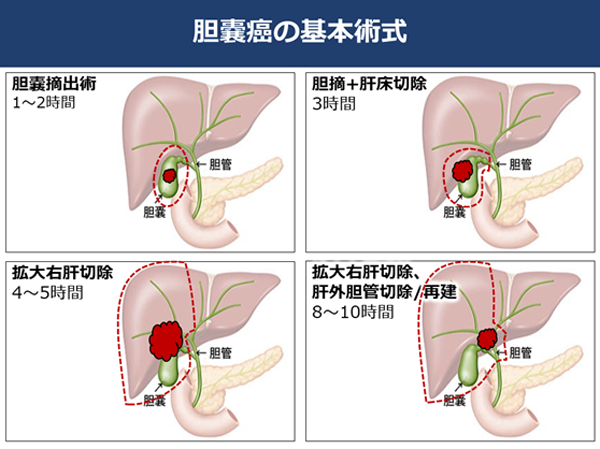
�_������̎�p�́A��ʂɓ����p�Ɋ܂܂�܂��B���̗��R�Ƃ��ĉ�U�����G�ł���A�́E�X���Ƃ����������L�x�ȑ�������ɐ؏�����K�v������A�a�ς̔������ʂɂ���ďp�����ς���Ă���A�Ȃǂ��������܂��B�����ł͊��̕��ʂ��ƂɎ�p���@�ɂ��ĉ�����܂��B
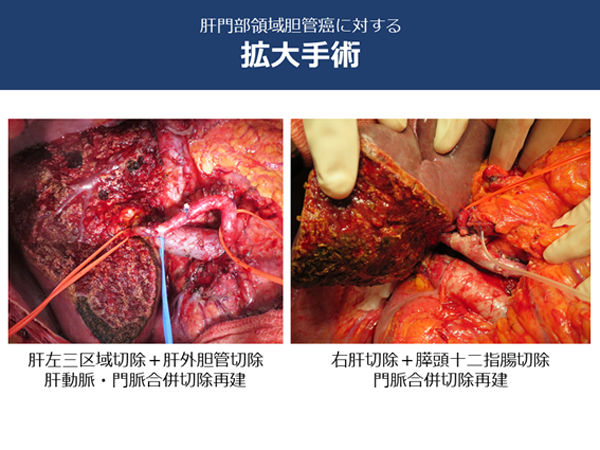
�@�̓��_�NJ��F�̓��_�NJ��͓��ٓI�ȏǏȂ��A��r�I�傫�Ȏ�ᎂƂȂ��Ă��猩���邱�Ƃ����������ł��B�̑����O��؏�����A�E�̐؏��⍶�̐؏���I�����邱�Ƃ���������܂��B�_�ǂ̍��E����������������ł���ꍇ�͎��ɉ������A�̖啔�̈�_�NJ��Ɠ����悤�ȏp���ƂȂ�܂��B
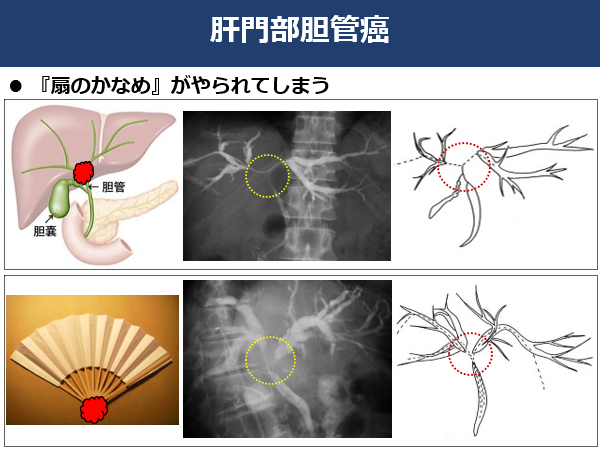
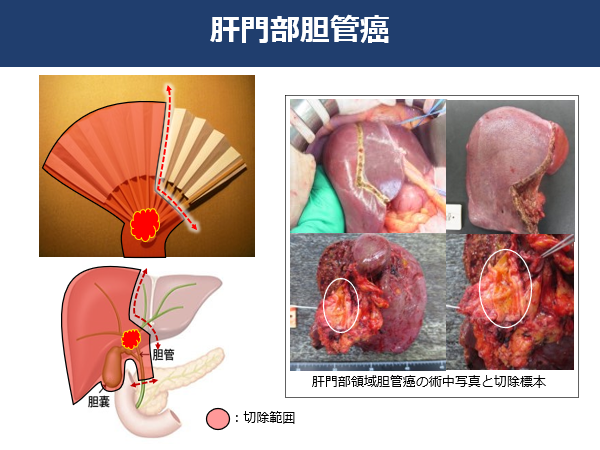
�A�̖啔�̈�_�NJ��F�_�NJ��̒��ōł������p�x�������̂��̖啔�̈�ł��B�����͊̓��̒_�ǂ��W�܂�1�{�ɂȂ��Ċ̊O�ɏo�Ă��܂��B������w��̂��Ȃ߁x�̂悤�ȂƂ���ł��B
���̂��߁A�̖啔�̈�_�NJ��ł͕a�ρi��̂��Ȃ߁j���܂��̊̑����Ɛ؏�����p���ɂȂ�܂��B�a�ς̊g����ɂ���Ċ̐؏��p�������܂�܂����A8�`10���Ԃ������p�ɂȂ�܂��B�p���ɂ���Ċ̑���60�`70����؏�����ꍇ������܂��B�܂��_�ǂ̎���ɂ͊̑��ɗ�������̓����A�喬�Ƃ������d�v�Ȍ��ǂ�����A���̐Z�����Ă���ꍇ�͌��ǂ̍����؏����s���܂��B
�B���ʑ��_�NJ��F�����̑����X���̊Ԃ̒����_�ǂɂł����ꍇ�́A���}�̂悤�ɁA�_�ǂ��ꕔ��������p�i�_�ǐ؏��j���\�ł��B�������A�����̊��͌����������L���i�W���Ă��邱�Ƃ������A���̎�p���s���p�x�͏��Ȃ��̂�����ł��B�_�ǂ͊̑��̊O�ɏo�Ă�����A�X���ɓ���i�X���_�ǂƂ������j�ŏI�I�ɏ\��w���������ɍs�����܂��B�\��w�������������܂߁A�����̉��ʑ��_�NJ��ɑ����p�́A�X������\��w�����Ɛ؏������X���\��w���؏����s���܂��B���̎�p��6�`8���Ԃ�������p�̂ЂƂł��B
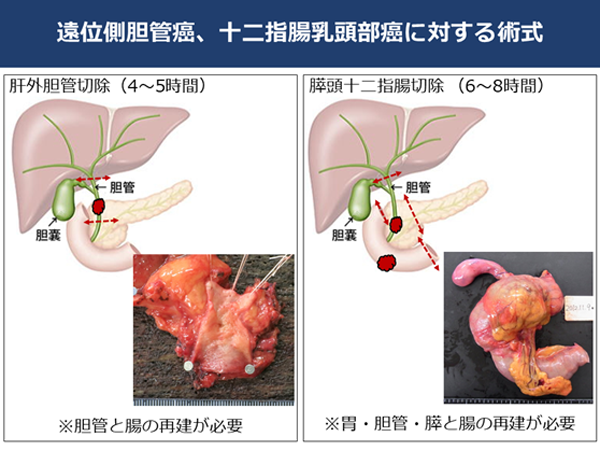
�C�_�X���F�_�X�������ł������Ȏ�p����傫�Ȏ�p�܂ŕ��L������܂��B�����̒_�X���̏ꍇ�A�_�X�̂ݐ؏�����p���ōς݂܂����A���͑���ւ̐i�W�x�����ɂ��_�X�Ɗ̑��̈ꕔ�̐؏��A�܂��̖͊啔�̈�_�NJ��̂悤�Ȋg���p�܂ōs���K�v������܂��B
�D�\��w�����������F�����̏ꍇ�A���ʑ��_�NJ��Ɠ��l�A�X���\��w���؏��p���s���܂��B
�E�L�͈͒_�NJ��F�܂����͏��Ȃ��ł����A�L���i�W���Ă���_�NJ���_�X���̈ꕔ�ł͊̑����X�����܂Ƃ߂Ď���Ă����p������܂��B����͕�����p�̍ő���̂�12���Ԉȏォ����܂��B
�_������̖Ö@
�؏��s�\�i�s�_������̈ꎟ���ÂƂ��ẮA�ߔN�̗Տ������ɂ����āA�]���̃Q���V�^�r���{�V�X�v���`�����p�iGC�j�Ö@�ɖƉu�`�F�b�N�|�C���g�j�Q��̃f�����o���}�u�i�RPD-L1�R�́j��������3�ܕ��p�Ö@�̗L�p����������A���I���Ƃ��ėp������悤�ɂȂ�܂����B2024�N�ɂ́AGC�Ö@�ɓ������Ɖu�`�F�b�N�|�C���g�j�Q��̃y���u�����Y�}�u�i�RPD-1�R�́j��������3�ܕ��p�Ö@�����F����A�g�p�\�ƂȂ��Ă��܂��B���̂ق��AGC�Ö@�Ɍo���R������S-1��������GCS�Ö@���A�{�M�ōs��ꂽ�Տ������ɂ�����GC�Ö@�ɑ��č������ʂ����������Ƃ���A�I������1�ƂȂ��Ă��܂��B3��ނ�3�ܕ��p�Ö@�͂������GC�Ö@�ɑ��Č��ʂ��傫�����Ƃ�������Ă��܂����A���ꂼ���3�ܕ��p�Ö@���r�����Տ������͂Ȃ��A������3�ܕ��p�Ö@�̎g�������ɂ��Ă͒�܂��������͂���܂���B�Ɖu�`�F�b�N�|�C���g�j�Q��ɂ́A�����E�����A�b��B�@�\��Q�̑��A�Ԏ����x���≺���́E���t�@�\��Q�AI�^���A�a�Ȃǂ̕���p����r�I���p�x�Ɍ����邽�߁A���ӂ��K�v�ł��B
�̗͂╹����������3�ܕ��p�Ö@���ΏۂƂȂ�Ȃ��ꍇ�ɂ́AGC�Ö@��Q���V�^�r��+S-1���p(GS)�Ö@�Ȃǂ�2�ܕ��p�Ö@�A�������́A�Q���V�^�r���Ö@��S-1�Ö@�Ȃǂ̒P�ܗÖ@���I������܂��B
���ÂɊւ��ẮAGC�Ö@��GC+�Ɖu�`�F�b�N�|�C���g�j�Q��3�ܗÖ@��̓��ÂƂ��ẮAS-1�Ö@���s���Ă��܂��B�I�L�T���v���`���{5-FU�{���C�R�{�������p�Ö@�iFOLFOX�Ö@�j��|�\�[���^�C���m�e�J���{5-FU�{���C�R�{�������p�Ö@�inIRI+FL�Ö@�j�̗L�������C�O�ŕ���܂������A�킪���ł͓K�����擾���Ă���܂���B
S-1�Ö@�́A���ÈȊO�ɁA�{�M�ōs��ꂽ�Տ������̌��ʂ��āA��p��̕⏕�Ö@�Ƃ��čĔ��\�h�ړI�ɂ��p�����Ă��܂��B
�E�Ö@�̐���
�V�K�Ö@�̓o��ɂ��A�؏��s�\�E�Ĕ��_������̗\��́A�P�ܗÖ@��8�������x���������ォ��A�ŋ߂̑��ܕ��p�Ö@�ł�12-15�������x�܂ʼn������Ă��܂����B�������܂��܂����W�r��ŁA�V���Ȏ��Â̊J�����}���ł��B
�ȉ��ɑ�\�I�ȖÖ@�Ɋւ���Տ������̐��сi#�͋ߔN�̗Տ������ɂ�����ΏƌQ�Ƃ��Ă̐��сj�������܂��B
| ���W������ | ���Ö@ | �Տ���������* | |||
|---|---|---|---|---|---|
| �t������ | �������������� �i�����l**�j |
�S�������� �i�����l**�j |
������ | ||
| �ꎟ���� | |||||
| �Q���V�^�r�� | 1�R�[�X4�T�� 1,8,15���ڂɓ_�H |
15�� | 5.0���� | 8.1���� | ABC-02# |
| S-1 | 1�R�[�X6�T�� 1-28���ڂɓ��� |
17�� | 4.2���� | 9.0���� | JCOG0805 |
| GC1) | 1�R�[�X3�T�� 1,8���ڂɓ_�H |
32% | 5.8���� | 13.4���� | JCOG1113 |
| GS2) | 1�R�[�X3�T�� 1,8���ڂɓ_�H 1-14���ڂɓ��� |
30% | 6.8���� | 15.1���� | JCOG1113 |
| GCS3) | 1�R�[�X2�T�� 1���ڂɓ_�H 1-7���ڂɓ��� |
42% | 7.4���� | 13.5���� | MITSUBA |
| GC+�f�����o���}�u | 1�R�[�X3�T�� 1���ڂ�3�ܓ_�H 8���ڂ�2�ܓ_�H |
27% | 7.2���� | 12.9���� | TOPAZ-1 |
| GC+�y���u�����Y�}�u | 1�R�[�X3�T�� 1���ڂ�3�ܓ_�H 8���ڂ�2�ܓ_�H |
29% | 6.5���� | 12.7���� | KEYNOTE-966 |
| �p��⏕�Ö@ | |||||
| S-1 | 1�R�[�X6�T�� 1-28���ڂɓ��� |
3�N���Ĕ����� 62�� |
3�N���� 77% |
JCOG1202 | |
| FGFR2�Z����`�q�z����ɑ��鎡�� | |||||
| �y�~�K�`�j�u �yFGFR�j�Q��z |
1�R�[�X3�T�� 1-14���ڂɓ��� |
36�� | 6.9���� | 21.1���� | FIGHT-202 |
| �t�`�o�`�j�u �yFGFR�j�Q��z |
�A������ | 42�� | 9.0���� | 21.7���� | FOENIX-CCA2 |
| �^�X���O���`�j�u �yFGFR�j�Q��z |
�A������ | 30�� | 5.4���� | 13.1���� | 201 |
- GC�F�Q���V�^�r���{�V�X�v���`��
- GS�F�Q���V�^�r���{S-1
- GCS�F�Q���V�^�r���{�V�X�v���`���{S-1
*�Տ������̐��т́A�Ώۂ⎞��w�i�Ȃǂ̏������قȂ邽�߁A���̐��l�������đ��݂̐��т��r���邱�Ƃ͂ӂ��킵������܂���B�������͊e�����̗l�X�ȃf�[�^����a�Ԃɉ��������Ö@���ʂɌ������Ă���A���̈ꗗ�\���ȂĎ��Ö@�����肵�Ă͂���܂���B
**�����l�F�Ώێ҂�50%�����̒l������/�����l�B���ʂɂ͌l��������܂��B�܂��A�����l���Z���Ă������̐��������������ꍇ������A�����l�݂̂Ō��ʂ𑪂邱�Ƃ��K�Ƃ͂����܂���B
�E�Q�m�����
�ߔN�A����ɑ���V���Ȏ��Ð헪�Ƃ��āA�����`�q�p�l���������̃Q�m�������ɂ�肪��̌����ƂȂ��`�q�ُ�肵�A�����W�I�Ƃ������q�W�I��𓊗^����A����Q�m����Â����ڂ���Ă��܂��B
�_������ł́A�̓��_�ǂ���A�̊O�_�ǂ���A�_�X����A�\��w������������̂��ꂼ��̔������ʂ��Ƃɓ����I�Ȉ�`�q�ُ�Ƌ��ʂ̈�`�q�ُ킪����܂��B���̂����AFGFR2�Z����`�q�͓��{�l�̊̓��_�ǂ����5-10%�Ō��o�����ُ�ŁAFGFR2�Z����`�q��L����_������ɑ��ẮAFGFR�j�Q��̃y�~�K�`�j�u��t�`�o�`�j�u���ی��f�Âœ��^�ł���悤�ɂȂ�܂����B�܂��ABRAF�ψق��_������̖�5%�ł݂��܂����ABRAF�ψق�L���邪��ɑ��ẮA�������킸�ABRAF�j�Q��̃_�u���t�F�j�u��MEK�j�Q��̃g�����`�j�u�̕��p�Ö@�����{�\�ł��B
���̂ق��A�_������ɑ����`�q�p�l�������ł́AIDH1�ψق�ERBB2��`�q�����ɂ��HER2�^���p�N�ߏ蔭���������邱�Ƃ�����܂��BIDH1�ψق͊̓��_�ǂ����10-20%�Ō��o������`�q�ُ�ŁAIDH�j�Q��̃C�{�V�f�j�u�̌��ʂ�������Ă��܂����A�킪���ł͓K�����擾���Ă���܂���BERBB2��`�q�����ɂ��HER2�^���p�N�ߏ蔭�����_������ł�10-20%�Ɍ����AHER2�z���̓������݂���œK�����擾���Ă���A�RHER2�R�̖�̃g���X�c�Y�}�u��y���c�Y�}�u�A�RHER2�R�̖����̂̃g���X�c�Y�}�u�f���N�X�e�J���̌��ʂ����҂���܂����A�_������ɑ��Ă͓K�����擾���Ă���܂���B�����`�q�p�l�������ɂ��K���O�̎��Ö��������ꍇ�A�����ɂ���Ă͊��Ґ\�o�×{���x�ɂ�鎡�Â��\�ȏꍇ������܂��B��`�q�p�l�������̌��ʊJ���̑O�ɃG�L�X�p�[�g�p�l���i���Ɖ�c�j�ŌʂɌ������s���Ă���܂��̂ŁA���É\�ȏꍇ�͒S���ォ�����������܂��B
�Ȃ��A2024�N3�����݁A�����`�q�p�l���������ňȉ��̈�`�q�ُ킪���������ꍇ�A�����ɂ�炸�A�ی��f�ÂƂ��Ĉȉ��̖�܂��g�p�\�ł��B
- ���p�x�}�C�N���T�e���C�g�s���萫�iMSI-High�j��L����Ō`����E������ᇈ�`�q�ψٗʁiTMB-High�j��L����Ō`����F�y���u�����Y�}�u�i�Ɖu�`�F�b�N�|�C���g�j�Q��A�RPD-1�R�̖�j
- NTRK�Z����`�q�z���̌Ō`����F�G�k�g���N�`�j�u�A�����g���N�`�j�u�iTRK�j�Q��j
- BRAF��`�q�ψق�L����Ō`����F�_�u���t�F�j�u�iBRAF�j�Q��j�{�g�����`�j�u�iMEK�j�Q��j
���t�̎���
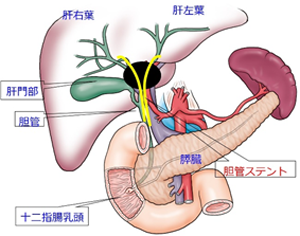
�_������̑����́A����Œ_�ǂ��l�܂邱�Ƃɂ���Đ����鉩�t�Ŕ��ǂ��܂��̂ŁA����̐f�f�Ɠ����ɉ��t�̎��Â��K�v�ł��B�ʏ�́A��������p���A�\��w���ɂ���_�ǂ̏o���i�\��w�������j����_�ǂ������̂ڂ�A����ɂ�鋷���܂����悤�ɏ㗬�ɂ܂ŃX�e���g�ߍ��݂܂����A����̈ʒu�ɂ���Ď��Â̓�Փx���傫���قȂ�܂��B�Ƃ��ɁA���̖啔�ɂ�����ꍇ�A���̏㗬�������ɂ����f����Ă��邱�Ƃ������A�������炳���̂ڂ��ăX�e���g������ꍇ�A�ǂ̏㗬�}�ɃX�e���g�𗯒u���邩�A1�{�ł����̂��ȂǁA������f�̉��Ŏ��s����ɂȂ炴��Ȃ����Ƃ�����܂��B�X�e���g�ɂ́A�v���X�`�b�N���̍a�̂��̂ƁA�������Ń��b�V����ɕ҂܂ꂽ���a�̂��̂�����A�a�Ԃɂ���Ďg���������K�v�ł��B�a�Ԃɂ���ẮA�����g������(EUS)��p���āA�����ǂ���_�ǂ̃X�e���g���Â��s��EUS���_�ǃh���i�[�W�p(EUS-BD)��A�̊O����_�`��̊O�ɓ����o���o��o�̒_���h���i�[�W(PTBD)���K�v�ɂȂ�ꍇ������܂��B�a�Ԃɉ����āA�œK�������̎�(QOL)��ۂ��Ƃ��ł���悤�Ȏ��Ö@���Ēv���܂��B
����A�_�ǃX�e���g�𗯒u������́A�_�`��H���Ȃǂɂ��X�e���g�̕ǂ�A�X�e���g������\��w���t�̒_�Ǔ��t���ɂ��A�_�lj��i���M�j�������₷����ԂɂȂ�܂��B�ǎ��ɂ̓X�e���g�̌�����lj����K�v�ł����A��q�̖̊啔�̕ǂɑ��ĕ����{�̃X�e���g�𗯒u���Ă���ꍇ�ȂǁA�lj��̏��u�ɂ���������Ƃ����Ȃ�����܂���B
�Ĕ��̐f�f�Ǝ���
�_������͎�p����Ĕ����邱�Ƃ����Ȃ�����܂���B���������āA��p��̍ŏ���5�N���炢��3�4�������ƂɎ�ᇃ}�[�J�[���܂߂����t������ CT �����Ȃǂ̉摜�f�f���s���A�Ĕ��̗L�����m�F���܂��B�Ĕ��̑����͓]�ڂł��̂ŁA�Ď�p���邱�Ƃ͂܂�ł��B�Ĕ������ꍇ�́A�S�g���w�Ö@���l������܂��B
������
�_������́A�X����ƕ���Ŏ���ɂ���������ᇂ̕M���ł��B��ʓI�ɕa���f�f�Ŏ�p�ł��鎞���Ɛf�f���ꂽ�ꍇ��5�N��������10-30�����炢�A��p�ł��Ȃ������Ɛf�f���ꂽ�ꍇ��1�N��������10-40�����炢�ł��B





