
�́E�_�E�X�O��
�f�ÉȂ̓����b�f�Î����b�X�^�b�t�Љ��b�ƐяЉ�
�f�ÉȂ̓���

�����@�S
���@��
�̒_�X�O�ȕ����i�����j
����x�V�K��ËZ�p�Ǘ��������i�����j
�͂��߂Ɂi���L���a�@�_���X�O�Ȃ̑̐��E��p���сj
�̑��̈�i�T�v�j
- �������̂���̐f�f�Ǝ���
- �]�ڐ��̎�ᇂ̎�p�Ɛ���
�_���̈�i�T�v�j
- �_������̎�p�Ɛ���
- PERICAN�v���O����
�X���̈�i�T�v�j
- �X������ɑ���O�Ȏ���
- ���@������V�����X�؏���
- �i�s�X���ɑ���W�w�I����
- PERICAN�v���O����
��N�P��p�i���o������p�j
- ���L���a�@�̕��o�����̐؏�
- ���L���a�@�̕��o�����X�؏�
- ���L���a�@�̃��{�b�g�̒_�X��p
�͂��߂�
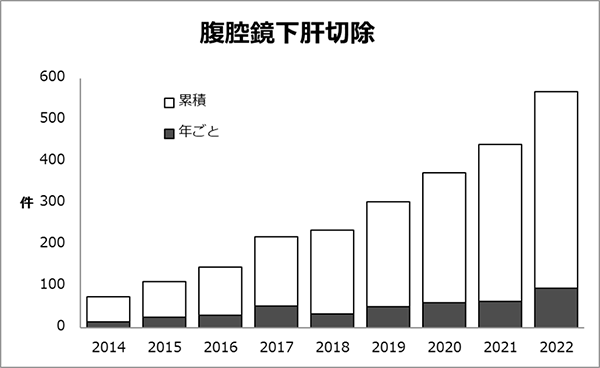
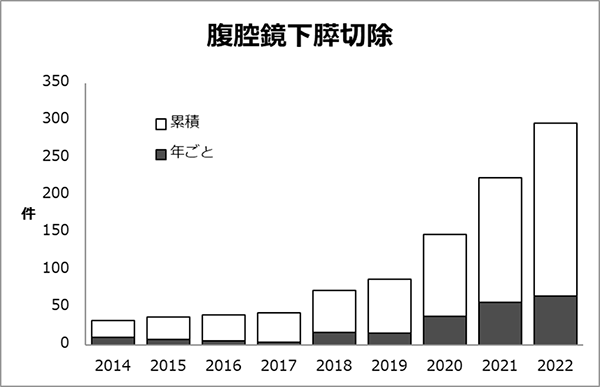
���L���a�@�̒_�X�O�Ȃ́A�����S�����iH7���j�𒆐S�Ƃ����A�X�^�b�t6�l�^���9�l�̎Ⴍ���C���ӂ��O���[�v�ł��B�̒_�X�O�ȗ̈�͎�p�̓�Փx�������\����������A�����������������߂�̈�ł����A�L�x�ȏǗᐔ�i�̐؏��F�N�Ԗ�250��A�X�؏��F�N�Ԗ�250��j�ƁA�f�ÉȂ��z�����@���ٖ̋��ȉ��f�I�A�g�������`�[����Â����ׂĂ̊��҂���ɒ��Ă��܂��B�]������s���Ă��܂������x�i�s���ɑ��錌�s�Č��⑼���퍇���؏���������ڎw�����g���p�ƕ��s���āA�ϋɓI�ɒ�N�P��p�i���o����p�j��������Ă���A���{�b�g��p�������Ă��܂����B
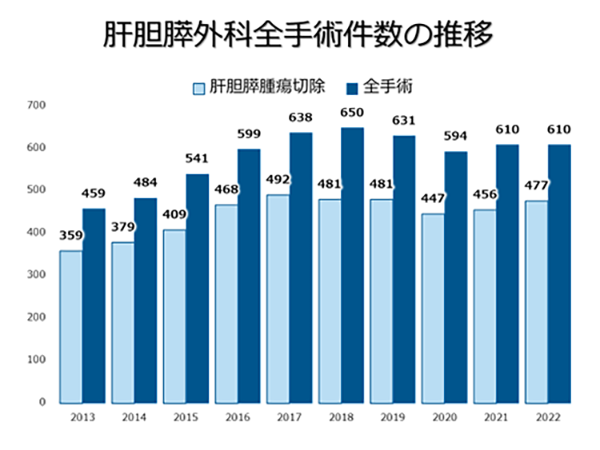
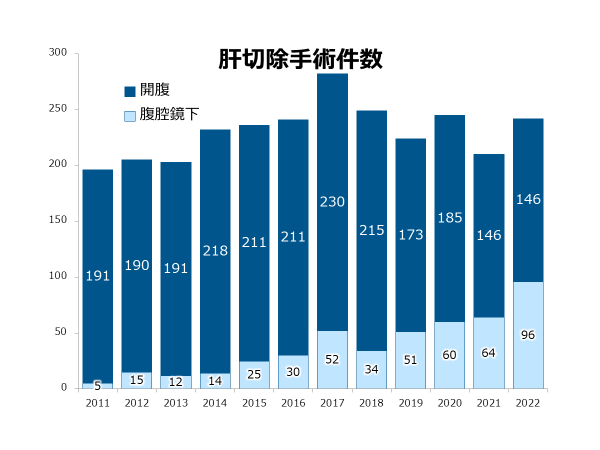
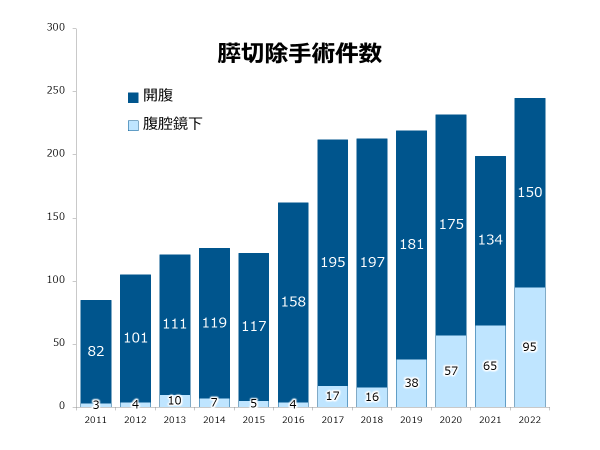
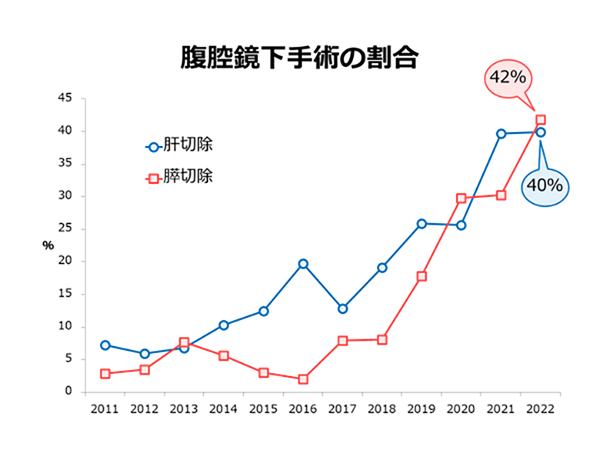
�̐؏��E�X�؏��E���o����p�̉ߋ�10�N�Ԃ̏Ǘᐔ���ڂ����ɂ܂Ƃ߂Ă���܂��B�R���i�Ђɂ�����ړ������̉e���ŁA�ꎞ�I�ɉ�������̊��Ґ����������܂������A�����Ґ��̌�����N�`���̕��y�A�a�@�̊�����̐����ɔ����A2022�N�ȍ~�͎�p�����������X���ɂ���܂��B���ɋߔN�ł́A�W�w�I���Â̕��y���N�P��p�̐i�W�ɂ��A��葽���̊��҂���ɐv�����K�Ȏ��Â�ł���̐�����������܂��B������A��l�ł������̂��҂���ɍœK�Ȏ��Â�ł���悤�A���������w�͂��d�˂Ă܂���܂��B
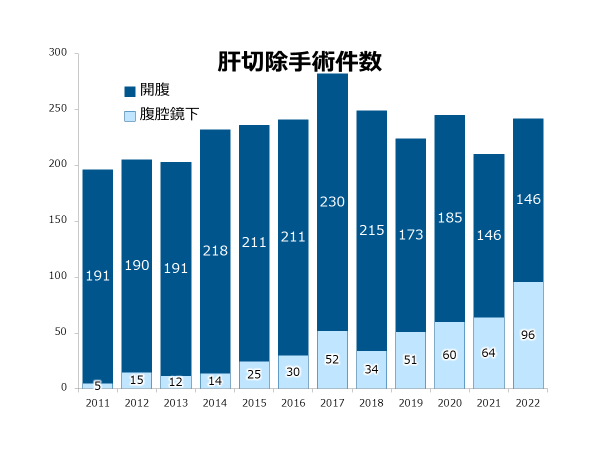
���Ȃ̓����́A�@�̈扡�f�I�Ȏ��p�����ÁA�A�������ƈ��S���𗼗������O�Ȏ��ÁA�����ćB�O�ꂵ���p��Ǘ��ł��B���Ƃ��A�̗��t�ɋy�ԑ����]�ڐ��̎�ᇂɑ��āA�܂��؏��۔�������f���ɍs���A��p�̓�Փx��X�N�ɉ����āA�p�O���w�Ö@��A�̓����Ö@���s������ɐ؏����s���A������W�w�I���Â����H���Ă��܂��B���̂��߂ɂ́A���w�Ö@�Ȃ�̒_�X���ȂƂ̘A�g���s���ł����A���T�s���Ă���O�ȁE���ȁE���ː��ȍ����̃O���[�v�J���t�@�����X�ɉ����āA�O�����߂��̃u�[�X�ōs���悤�ɔz�u����Ă���A���̕��ʂ������ɗǂ����ł��B�p��Ǘ����A�x���[���킸24���ԑ̐��ŏp��d�NJ��҂̊Ǘ����s���AICU�ꑮDr.(�W�����Õ� �]���r���㒷)��A�����Ǒ�`�[��(�����lj� �H�R�u���C�A�����㒷)�A�摜�f�f�E�摜�����Ái�摜�f�f���@���}�������j�A����ɂ��u�ɊǗ��O���[�v�A�h�{�Ǘ��ȁA�����^���T�|�[�g�`�[����̐��O���[�v�Ə�ɘA�g������Â����H���Ă��܂��B
�y�̑��̈�z
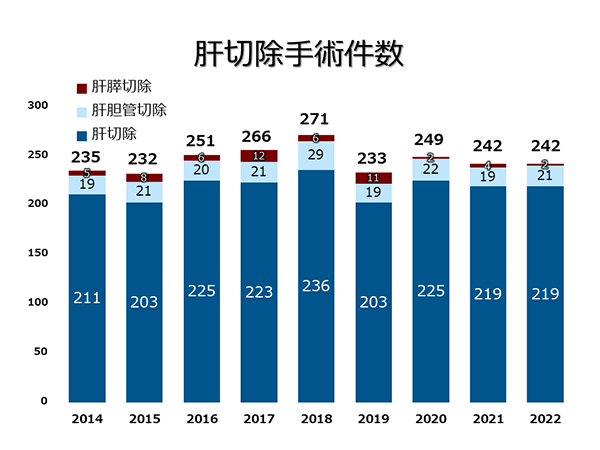
�����{�M�ł́A�̐؏��p�͈��S�ȕ����������p�Ƃ��Ċm������Ă���A�ߋ�5�N�Ԃɂ����铖�@�ł̊̎�ᇐ؏��p�̎��p�����S����0.2%�i�S�����ρF��3���j�ł��B�̐؏��̈��S���ɂ����ẮA�p�O�̊̋@�\�]���ƁA�؏��v�����̓O�ꂵ�����������ɏd�v�ł��B
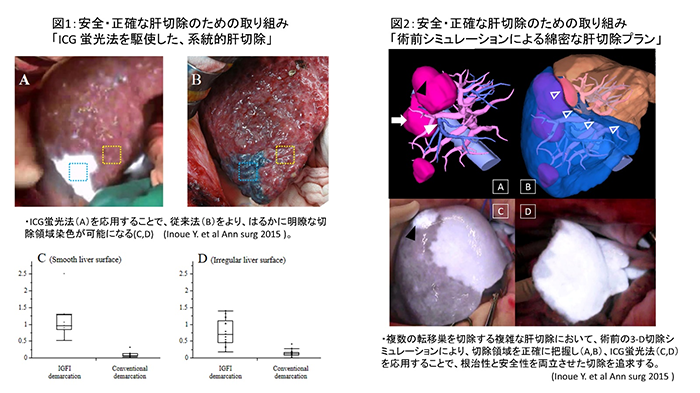
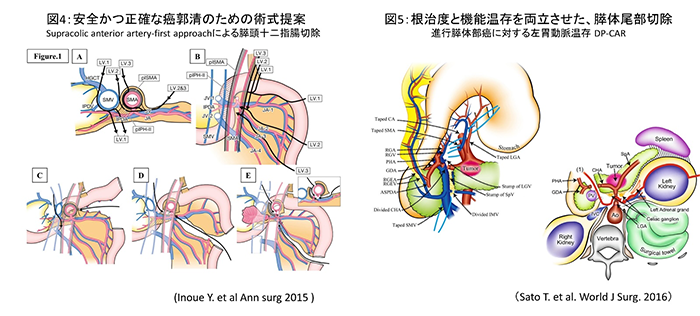
���@�ł́A�p�O��2��ނ̊̋@�\�]�����_���e�B�iGSA-�̎�e�̃V���`�O���t�B�[��ICG��ؗ��e�X�g�j�������Ƃ��đS�Ă̊��҂���Ɏ{�s���A�̋@�\�]���̐��x�����߂�ƂƂ��ɁA�؏��̃v�����j���O�ɂ�3-D�V�~�����[�V�����\�t�g����g���A���T�̏p�O������ŏp�������肵�Ă��܂�(�}1,2)�B
�������̊�(�̍זE���A�̓��_�NJ��Ȃ�)�ɑ��ẮA�]���̌n���I�̐؏�����荂���x�ɍs�����߂̍H�v�Ƃ��āA�J����p(�}1,2)�E���o����p(�}3)�Ƃ���ICG�u���@����g�����Z�p���J�����A���H���Ă��܂��B�܂��A�ȑO�͏p�O���Â̑I�����̖R���������̍זE���ɑ��Ă��A�R����܁i�����o�`�j�u�Ȃǁj��̓��������Ö@��g�ݍ��킹���W�w�I���Â��{���āA���ǐN�P�����i�s���ł������؏���ڎw���Ă��܂��B
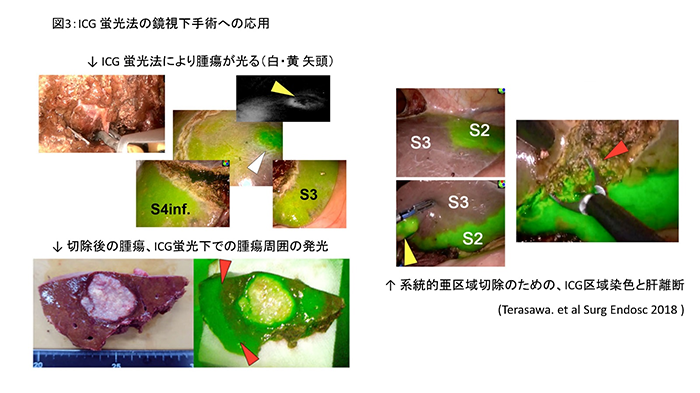
�]�ڐ��̎�ᇂɂ����ẮA���t�ߐs�����悤�ȑ����̓]�ڂ�A����ɂ���ĉ��t���������Ă���ꍇ�A�܂����̎{�݂Ő؏��s�\�Ɛf�f���ꂽ���҂�����܂߂āA�����ł��\��������A�S�苭���p�O���Â��s���������ł̐؏����������Ă��܂��B��ʕa�@�Ő؏��s�\�Ɛf�f�����]�ڐ��̎�ᇂ̒��ɂ��A�̒_�X�O�ȁE�����퉻�w�Ö@�ȁE�摜�f�f���ƁA�e�̈�̃G�L�X�p�[�g�����ꂼ��̖������ő���ɔ������A���ٖ��ɘA�g���邱�ƂŁA�؏��̎������\�ƂȂ�ꍇ�����Ȃ��炸���݂��܂��B���̒_�X�O�Ȃ́A����Ȋ��҂���̍Ō�̍ԂƂ��āu������߂Ȃ��O�ȁv�����b�g�[�ɐf�Â��s���Ă��܂��B
���ڍ��
�y�_���̈�z
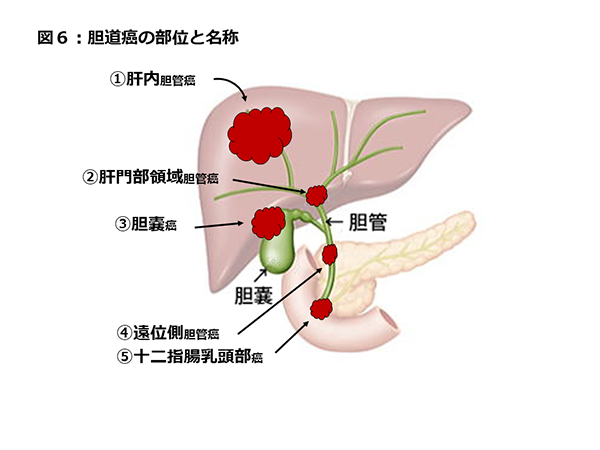
�_���ɂł�����͊̑�������_�`�̗���̏��Ԃɇ@�̓��_�NJ��A�A�̖啔�̈�_�NJ��A�B�_�X���A�C���ʑ��_�NJ��A�D�\��w�����������iVater���������j�A�Ȃ�тɍL���͈͂̒_�ǂɍL����E�L�͈͒_�NJ��ɕ��ނ���܂�(�}6)�B
�Ȃ��ł��A�̖啔�̈�_�NJ��͊̑����ȏ�؏����邢�����ʊ̐؏���A�̂ɗ������錌�ǂ̍����؏��Č�����v����A���Ɏ�p�̓���̈�ł��B���@�ł́A�̖啔�̈�_�NJ��ɂ��ϋɓI�Ɏ��g��ł���A3D�V�~�����[�V�����\�t�g��p�����Ȗ��Ȏ�p�v�����j���O�ƁA�_���h���i�[�W�A�喬�}�ǐ��p�Ȃǂ���g�������[�̏��������҂���Ɏ��H���A�Њ̐؏��{�X���\��w���؏���A���O���{�̓����Č��ȂǁA����������ᇎ�p�ōł���x�������p���N����I�Ɏ{�s���Ă��܂�(�}7)�B
�܂��_�����̊O�Ȏ��Âɂ́A���x�Ȏ�p��Z�͂������̂��ƁA���p���̓O�ꂵ���S�g�Ǘ����K�{�ł��B���@�ł́A��N�P��p�̈��S�������߂邽�߁A�p�O����̗͂Â���̃��n�r���Ö@�AꚎ��i�����E�����a�j���Âɂ����o���������ɂ��x���̗\�h�A���ǖƉu�������̏����𑍍��I�Ɏ��H���Ă��܂��iPERICAN�v���O�����j�B���L���a�@�ł̖̊啔�_�NJ��̎�p�֘A���S���� 2.3���ƁA�S�����ς�傫��������Ă��܂��B
���ڍ��Ɗ֘A����
�y�X���̈�z
�{�M�ɂ������X���͌��ݑ����̈�r�����ǂ��Ă���A��������̒��ōł����Â̓�x���������Ƃ���A���̉��l�ƌĂ�Ă��܂��B���ł́A���̓���ɑ��ĊO�ȓI�A�v���[�`�Ɠ��ȓI�A�v���[�`�̗��ւŎ�g�݁A��l�ł��������X�����҂�����~���ׂ��s�͂��Ă��܂��B
���@�ł́A���˂Ă����v���ǐZ�����悤�Ȑi�s�X���ɑ��Ă����Ǎ����؏��ƌ��s�Č����g���p��ϋɓI�ɍs�����Ƃō����؏��ɓw�߁A���̏p����т𐢊E�ɔ��M���Ă��܂����B2021�N���X�؏�������211���ŁA�����X���؏�����112���ɋy�т܂��B�X���̎�p�́A���̍����x�ƈ��S���𗼗�������K�v������܂��B���Ȃł́A��\�I�p���ł����X���\��w���؏�������X�̔����؏��̐V�p���i�}�S�C�T�j��E���H���A�����]���Ă��܂��B
���̂悤�ɔ��W�I����^�����ꂽ�؏��p���̓O��ɂ��A��p�̍������ƈ��S����Nj�����Ɠ����ɁA���p���̑̒��Ǘ��E�h�{�Ǘ��E��p�Ɋւ���m���t�����I�ɍs���v���O�����iPERICAN�v���O�����j��2015�N��蓱�����A���҂��ŗǂ̏�ԂŎ�p�ɗՂ߂�悤�ɓw�߂Ă��܂��B
�ȏ�̓w�͂ɂ��A���ݔN�Ԗ�200��O����X�؏��ŏp�֘A���S��0.5���ȉ���ۂ��Ă��܂��B
�y�W�w�I���Âɂ��i�s�X���ւ̎��g�݁z
��p�Ö@�͗B��̍������Âł����A�c�O�Ȃ��猻�݂ł����̌��ʂ͏\���Ƃ͌����܂���B���̂��߁A��p��ɕ⏕���w�Ö@�i�Ĕ��\�h�̂��߂̍R������Áj�p����̂���ʓI�ł����A����ɋߔN�̉��w�Ö@�̐i���ɂ��A�ȑO�Ȃ獪��������Ƃ���Ă����i�s�X���ł����Ă��A�p�O�̉��w�Ö@�Ƒg�ݍ��킹�邱�Ƃō����I�؏����\�ƂȂ�ꍇ������܂��B
��v���ǂɐZ���̂����X����؏��\���E���X���iBorderline resectable pancreatic cancer�j�ƌĂт܂��B�؏��\�X���Ɣ�ׂĂ��̒������т͔��Ɉ����A5�N��������20���ɖ����Ȃ��̂�����ł���A�\��̌���̂��߂ɂ́A�؏��Ǝ��p�����ÂƂ�g�ݍ��킹���W�w�I���Â��K�v�ł���Ƃ����Ă��܂��B���@�ł́A2015�N���W�F���U�[���{�i�u�p�N���^�L�Z���Ö@�S�R�[�X�ɂ��p�O���w�Ö@���s���Ă��܂��B
�؏��\���E���X����������ɐi�s���A���f���_�ł͎�p���K���ƂȂ�Ȃ��X�����u�؏��s�\�X���iUnresectable pancreatic cancer�j�v�ƌĂт܂��B����܂Ő؏��s�\�X���ɑ���L���Ȏ��Ö@�͌����Ă��܂������A�ߔN�̉��w�Ö@�̐i���ɂ��A�����t���ɂ���Ď�ᇂ��k�������ꍇ��A���u�]�ڂ��������邱�ƂŁA��p���\�ƂȂ�ǗႪ�����Ă��Ă��܂��B���̂悤�ɁA���w�Ö@���o�Đ؏��\�ƂȂ����X���ɑ��čs�����p���uConversion��p�v�ƌĂт܂��B���̃f�[�^�́A���f���ɐ؏��s�\�Ɛf�f���ꂽ���҂���ɂƂ��āA�W�w�I���Â��p�����邱�ƂŐ؏��̉\������Ƃ����傫�Ȋ�]�ƂȂ��Ă��܂��B
���@�ł́A���u�]�ڂ��X����Ǐ��i�s���X���ɑ��Ă��A�����ȓK����Ɋ�Â���p���������Ă���A���̓K���͓��@�������uABCD��iOmiya, Oba et al. 2024, BJS�j�v�ɑ����Ă��܂��B���̊�Ɋ�Â����ƂŁA���w�Ö@��ɓK�Ɏ�p�K���f���A���S�ō������̍�����p���s���@������Ă��܂��B������A�ŐV�̃G�r�f���X�Ɋ�Â������Ð헪��������A���҂���ɂƂ��čœK�Ȏ��Â�ł���悤�w�߂Ă܂���܂��B
���ڍ��Ɗ֘A����
��N�P��p
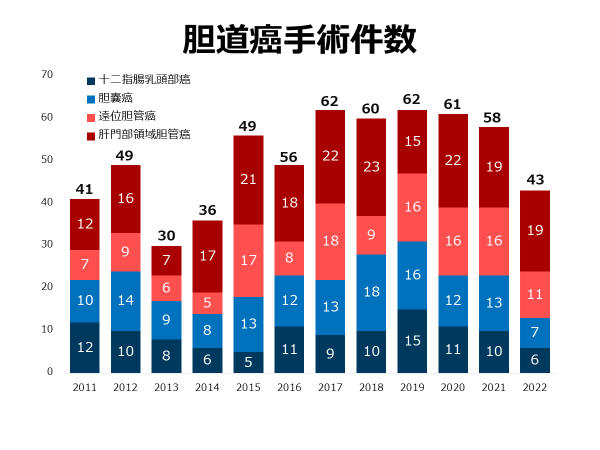
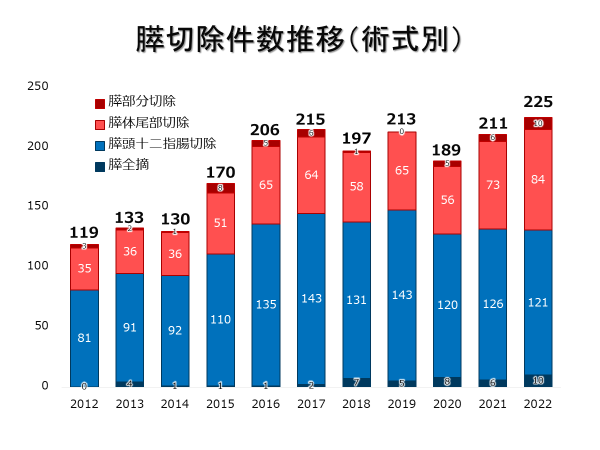
�����������邽�߂ɂ́A���m�ȉ摜�f�f�ɂ��؏��K���̌���A���̐i�W�ɉ��������m�ȃ����p�ߊs�����s���Ɠ����ɁA���҂���̏p����X���[�Y�ɂ���w�͂��K�v�ł��B���p���̃��n�r���v���O�����A�h�{�Ǘ��AArtery-first approach�i������s�����@�j�Ȃǂɂ��o���ʂ̒ጸ�Ƃ��������g�݂ƂƂ��ɁA�ߔN���@�ł��͂����Ă���̂��A��������p�ɂ���p�̒�N�P���ł��B���L���a�@�ł́A2005�N���畠�o�����̐؏��p�i���͈͐؏��j�ƕ��o�����X�؏��p�i�ǐ������j���J�n���A������p�����Ƃ̕ی����ڂɑ����ēK�����g�債�Ă��܂����B�̐؏��ł́A�a�ώ��͂�����ʂ������؏��͂������A�̓��������n���I�ɐ؏������U�w�I�؏��A���؏���t�؏��ɂ��K�����g�債�Ă��܂��B2022�N�܂łɗv��570���̕��o�����̐؏������{���Ă���܂��B�X�؏��ł́A2016�N���X���\��w���؏�(�ǐ��E�ራ���x����)�A�X���ɑ����X�̔����؏��ւ̕ی��K���g��ɔ����A���݂ł͂ǂ�������o��/���{�b�g��p���W���ƂȂ��Ă��܂��B2020�N�ɂ̓����p�ߊs����K�v�Ƃ��銳�҂���ɑ��Ă����o�����X���\��w���؏����ی��K���ƂȂ�܂����B2022�N�܂łɗv��327���̕��o����/���{�b�g�⏕���X�؏������{���Ă���܂��B���҂��ƂɎ�ᇂ̐i�W����قȂ邽�߁A���ׂĂ̈��������̊��҂���ɕ��o������p�����{�ł��Ă���킯�ł͂���܂��A��l��l�̊��҂���ɑ����p�̕��@�i�؏��p���E���o��/���{�b�g��p���ǂ����J����p�̕����ǂ����j�ɂ��Ă܂��O���[�v�J���t�@�����X�ŋ��c���A�K�v������Ώ�����Z���^�[�S�̂̉�c�i�L�����T�[�{�[�h�j�ł��������邱�ƂŁA�X�̊��҂���ɂƂ��Ď��K�ȏp����I�����Ă��܂��B
���̊��҂��唼���߂铖�@�̓�������A�܂��͍������ƈ��S�����d�����Ă���܂����A�ی��K���̊g��Ɠ����ɕ��o������p�Z�p�Ƌ@��̔��W�ɂ��A�]���͊J�����Ȃ��Ɠ�������悤�Ȏ�p�ł��������Ɉ��S�Ɏ��{�ł���悤�ɂȂ��Ă��܂����B���@�ł́A�̐؏��E�X�؏��Ƃ��ɋ�������p�̊����������X���ɂ���܂��B�X�؏��Ɋւ��Ă̓��{�b�g�x������p��2020�N�ɕی����ڂ��ꂽ���߁A���@�ł��������Ă���A2024�N�܂łɖ�200��̃��{�b�g�X�؏����s���Ă��܂��B
���o�����̐؏�
�]�ڐ��̎�ᇁA�̍זE���A���̑��̗ǐ���ᇂ���ȓK���ƂȂ�܂��B5mm����12mm�̃|�[�g�n�i���j��5�������x�ݒu���A���𑜓x�J�����X�R�[�v�A���o���p��q�A�G�l���M�[�f�o�C�X��p���Ċ̗��f���s���܂��B�ی��K���̊g��ɔ����A���傫�Ȋ̐؏��⍂��x�Ǘ�ɑ��Ă����o�����ł̎��{���\�ƂȂ�A�Ĕ����̍Ċ̐؏��Ȃǂ��ϋɓI�ɍs���Ă��܂��B�J����p�Ɣ�r����ƁA�n�̑�������3����1�ȉ��ɗ}�����A�p����u�ɂ����Ȃ��A���������Ƃ���A���@�ł��ϋɓI�ɓ������Ă��܂��B�܂��A������̊̐؏���v���銳�҂���ɂ����ẮA�p��̖��������Ȃ����Ƃ��傫�ȗ��_�ƂȂ�܂��B����ŁA�̐؏��̏p���f�f�ɏd�v�ȐG�f���ł��Ȃ��_���ۑ�ł����A�����₤���߂ɁA���Ȃł͏p�����e�����g��S��{�s���AICG�u���@�����p���邱�ƂŁA��萳�m�ȏp���f�f��Nj����Ă��܂��B�������A�����̓]�ڂ�傫�Ȋ̎�ᇂ������҂���ɑ��ẮA�ˑR�Ƃ��ė��j�̒����J���p�ɗ��_������A�������E���S���E��N�P���̃o�����X�����ɂ߂Ȃ���A���҂��ƂɍœK�Ȏ��Ö@��ł���悤�w�߂Ă��܂��B
���@�ł́A����܂ł�500��ȏ�̊��҂���ɕ��o�����̐؏��p�����{���Ă���A�S���ł��L���̎��т�L����{�݂̈�ƂȂ��Ă��܂��B2022�N����̓��{�b�g�x���̐؏����ی��K���ƂȂ�A���݂܂ł�100��ȏ�̊��҂���Ƀ��{�b�g�x�����ł̊̐؏������{���܂����B���{�b�g��p�͊ߋ@�\�����A�[���ɂ�鐸���ȑ��삪�\�ł���A����x�̐؏��̐V���ȑI�����Ƃ��Ē��ڂ���Ă��܂��B���݁A���{�b�g�x����p�̓K����T�d�Ɍ������A���S�����m�ۂ��Ȃ��獂��x�Ǘ�ɂ����X�ɑΉ����Ă���A������Z�p�����}��Ȃ���A���S�Œ�N�P�Ȋ̐؏���ł���悤���g��ł܂���܂��B
���o�����X�؏�
���@�ł́A����܂ŕ��o�����X���\��w���؏���ϋɓI�ɓ������A���҂���̕��S���y�����鎡�Â��s���Ă܂���܂����B�]���̓����p�ߊs����K�v�Ƃ��Ȃ������i�X�����̗ǐ���ᇁA���E�戫���a�ρA�����̒_�����j�𒆐S�ɓK���Ƃ��Ă��܂������A���݂ł͎�ᇂ̏ɉ����āA�X�����܂ވ��������̊��҂���ɂ��K�����g�債�Ă��܂��B���@�ł́A2013�N�ɑS���ɐ�삯�ĕ��o�����X���\��w���؏����O��Phase I�Տ������Ƃ��ē������A�J����p�Ɠ����̈��S�������邱�Ƃ���܂����B
2020�N�ɂ́A�����p�ߊs����K�v�Ƃ����X���̊��҂���ɑ��Ă��A���o�����X���\��w���؏����ی��K���ƂȂ�܂����B�܂��A���N�Ƀ��{�b�g�x���X���\��w���؏����ی����ڂ���A��萸�x�̍�����p���\�ƂȂ�܂����B���{�b�g��p�́A�]���̕��o����p�ɔ�ׂđ��ߋ@�\�������{�b�g�A�[���ɂ��@�ׂȑ��삪�\�ł���A������3D�摜�����p��������̂��ƂŁA���S�ɐ����Ȏ�p���s�����Ƃ��ł��܂��B
���݁A���{�ɂ����ă��{�b�g�x���X���\��w���؏��̓������i��ł���A���@�͂��̕���Ő�i�I�Ȏ{�݂̈�ƂȂ��Ă��܂��B����܂ł�150��ȏ�̊��҂���Ƀ��{�b�g�x����p�����{���Ă���A���{�L���̎��т�L���Ă��܂��B�J���A���{�b�g�ōs�����ǂ����͓K���Ǘ��T�d�Ɍ������������ŁA�ł����S�ŗL���Ȏ��Ö@��I�����Ă��܂��B������A���{�b�g�x����p�̋Z�p����ɓw�߁A��葽���̊��҂���ɕ��S�̏��Ȃ��A���S�Ŏ��̍�����p��ł���悤���g��ł܂���܂��B
���o�����X�̔����؏��́A�ȑO���ǐ�������ራ���x�����ɑ��čs���Ă��܂������A�ی��K�p�̊g����A2018�N�����X�̕����E�X�������ɑ��郊���p�ߊs���E�㕠���ꊇ�s������p���J�n���܂����B��N�P�ł��邱�Ƃ���p��̒ɂ݂��y������A�������A�p��݉@�����̒Z�k���������Ă��܂��B�܂��A�⏕���w�Ö@�̑��������ɂȂ��邱�ƂŁA�X���؏���̗\���������҂����p���ł��B�N�X�Ǘᐔ�͑������Ă���A���S���Ǝ��Ð��т̌���ɓw�߂Ă��܂��B
���{�b�g�x������p
2020�N4���Ƀ��{�b�g�x�����o�����X�؏����ی����ڂ���A���@�ł��Ȗ��ȏ����̏�A2020�N9����蓱���������܂����B���ߋ@�\�ƍ�����3D�摜����������{�b�g�x�����̕��o����p���́A�]���̋�������p���鐸���Ȕ�������ƕ���������\�ɂ��܂��B���@�͍�����ъw���߂�{�݊�����Ă���A������X�؏��̃v���N�^�[��4���ݐЂ��Ă��邽�߁A���x�ȋZ�p�w���̐��𐮂��Ă��܂��B���̂��߁A���{�b�g�x�����o�����X�؏��p�i�X���\��w���؏�/�X�̔����؏��j��ی��f�ÂƂ��Ĉ��S�ɒ��邱�Ƃ��\�ł��B
�ߔN�A���@�ł̃��{�b�g�x���X�؏��̏Ǘᐔ�͔N�X�������Ă���A�����L���̎��т�L����{�݂̈�ƂȂ��Ă��܂��B�������Ȃ���A���ׂĂ̊��҂���Ƀ��{�b�g��p��K�p����킯�ł͂Ȃ��A�J����p�A���o����p�A���{�b�g�x����p�̂����ꂪ�œK�ł��邩���A�a����U�w�I�����܂��������ŐT�d�Ɍ������Ă���܂��B�܂��A4��̎�p�p���{�b�g��S�f�ÉȂŋ��L���Ďg�p���Ă��邽�߁A���{�b�g��p�̓K���ɂ��Ă������I�ɔ��f���A�����S�ōœK�Ȏ��Ö@��I���ł���悤�w�߂Ă��܂��B���݁A���{�b�g�x����p�̓K���Ǘ��T�d�Ɍ��ɂ߂������ŁA�J����p�E��N�P��p�i���o���E���{�b�g�j��K�Ɏg�������A���҂���ɂƂ��čŗǂ̎��Ö@����邱�Ƃ��d�����Ă��܂��B������A��N�P�������x�Ȏ�p�Z�p�̂���Ȃ锭�W�Ɏ��g�݁A��葽���̊��҂���Ɉ��S�ŕ��S�̏��Ȃ����Â�ł���悤�w�߂Ă܂���܂��B


