
�畆��ᇉ�
�畆��ᇉ�
�畆��ᇉȂƂ��b�畆����Ƃ��b�����m�[�}�i�������F��j�Ɋւ������b�L���זE���Ɋւ������b���[�O�p�W�F�b�g�a�Ɋւ������b���Ǔ���Ɋւ�����b���זE���Ɋւ������b�X�^�b�t�Љ�
���Ǔ���
��������ɂ�����@Angiosarcoma
���ɂ������ł��Ă�����v���� �܂�ł͂��邪�A���Ɉ����x�̍�������
�ǂ�Ȃ���H
- ��������
����Ƃ́A�S�g�̍����g�D�i���b�A�ؓ��A�_�o�Ȃǁj���甭�����邪��̑��̂ł��B���Ǔ���́A���Ǔ����̍זE�i���Ǔ���זE�j���A���������̂ł��B����̂��܂�ȕa�C�ł����A���Ǔ���͑S����̂Ȃ��ł�1�����x�Ɣ��ɂ܂�ȕa�C�ł��B���Ǔ���́A�̑��A���[�A�S���ȂǑS�g�ǂ��ɂł��ł��܂����A�Ȃ��ł��畆�ɐ�������̂��ł������A�S�̂̔������߂܂��B
- �V��������
���{�l�ł́A1�N�Ԃ�50�l���炢�����̕a�C�ɂ�����Ɛ��肳��Ă��܂��B���Ǔ���͐i�s�������A���{�ł͈ȑO��5�N�������͂X���Ƃ���������܂����B���������҂����ɏ��Ȃ��a�C�̂��߁A�W���I�Ȏ��Â��m������Ă��炸�A��Î{�݂��ƂɎ��Õ��j���قȂ��Ă���̂�����ł��B�������A�������N�Ō��Ǔ���̎��Õ��j�����I�ɕς��A�����������Ȃ肠�����Ă��Ă��܂��B�ȑO�́A��p�ƕ��ː������Â̎�̂ł������A�ŋ߁A���ː��ɍR�����p���鎡�Ö@�ŗǂ����т�����ꂽ�Ƃ����������ʂ����\����܂����B
���{�ɂ����Ă��A�܂����ׂĂ̎{�݂ł��̎��Â��s���Ă���Ƃ͌���܂���B���Â��s���ꍇ�́A�ǂ̂悤�ȕ��j���Ƃ�̂���t�Ɋm�F����K�v������܂��B
�Ǐ�ƌ���
�y�ǁ@��z
���ɂ������ł���ق��ɁA�����p�����̔畆�ɋN���邱�Ƃ�
�����L�Ɏ��ۂ̎ʐ^���f�ڂ��Ă���܂��B�s���ɂȂ���Ƃ��͉{���ɒ��ӂ��Ă��������B
-
�����́A�ǂ����ɂԂ����悤�Ȃ�������o���̂悤�Ɍ����܂��B�a�C���i�s����ƁA�������L�����Ă�����́i����^�j�̂ق��A�畆��������Ă�����́i��ᇌ^�j�A����������オ���Ē�ᇂ��ł��o��������́i���ߌ^�j�ȂǁA��Ԃ͂��܂��܂ł��B���̖т���Ɠ����S�̂ɕa�ς��L�����Ă��邱�Ƃ����Ȃ�����܂���B�����ɂ͎��o�Ǐ���Ȃ��A�a�C���i�s���ďo�����Ă���ƒɂ݂��ꍇ������܂��B�畆�ɐ����錌�Ǔ���́A�������ʂ₻�̗v���ɂ���āA�@�����ɐ����錌�Ǔ���A�A�����p����U���ƂȂ錌�Ǔ���A�B���ː��Ǝˌ�ɐ����錌�Ǔ���̂R�ɕ������܂��B
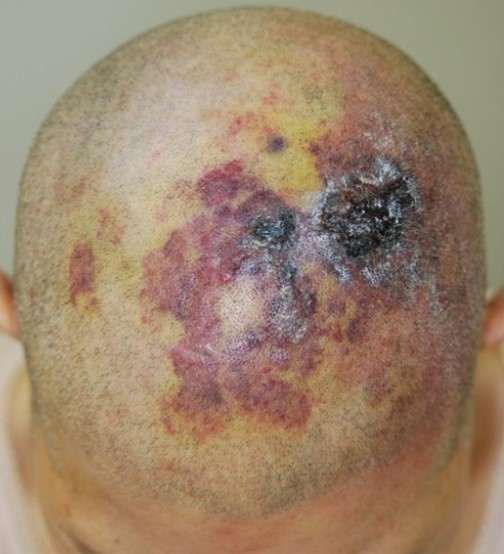
�������Ǔ���F����^ 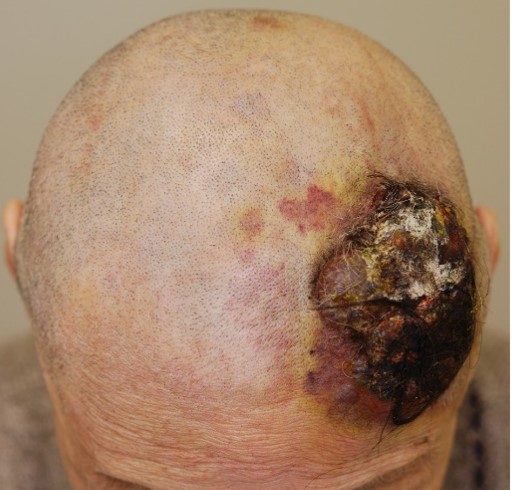
�������Ǔ���F���ߌ^ 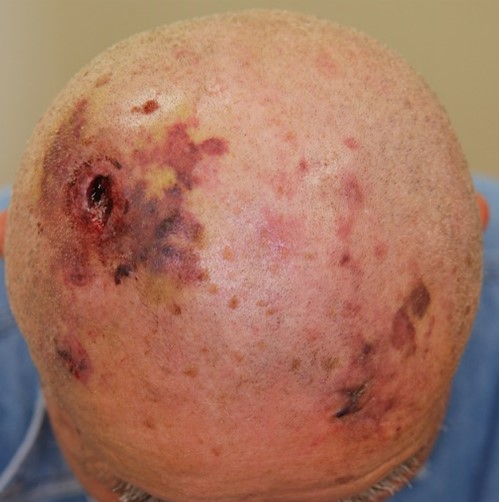
�������Ǔ���F��ᇌ^ - �����ɐ����錌�Ǔ���
�����Ԃ����Ȃǂ̊O�������������ɔ������邱�Ƃ������Ƃ����܂��B���Ǔ���̂Ȃ��ōł����Ǖp�x�������A���ɍ���҂̓��̉��䂪�Ȃ��Ȃ�����Ȃ��ꍇ�͂��̕a�C���^���܂��B�畆�Ȃł�����قǑ�������@��Ȃ��a�C�����ɐf�f�����ɂ����A��ɏo���ꍇ�͑я��v�]���^���A�я��v�]�̎��Â��s���Ă�����Ȃ����ߒ��ׂĂ݂��猌�Ǔ�������Ƃ������Ƃ�����܂��B
- �����p����U���ƂȂ錌�Ǔ���
�����L�Ɏ��ۂ̎ʐ^���f�ڂ��Ă���܂��B�s���ɂȂ���Ƃ��͉{���ɒ��ӂ��Ă��������B
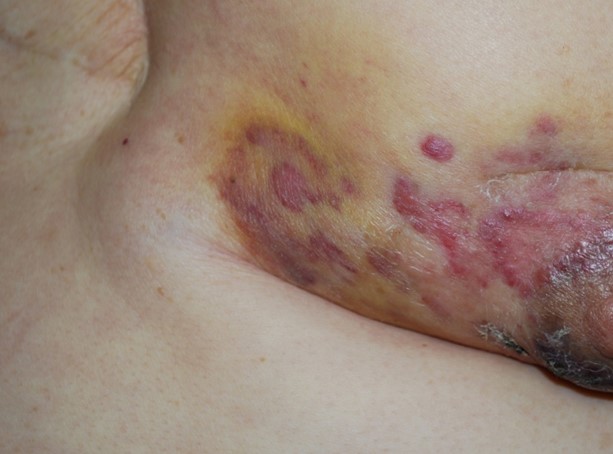
�ʖ��X�`�����[�g�E�g�����X�iStewart-Treves�j�nj�Q�Ƃ����āA�����p����i�ނ��݁j�������ƁA���̃����p�ǂ⌌�ǂ̓���זE�������Đ����錌�Ǔ���ł��B
����ȃ^�C�v�ŁA�܂�Ȍ��Ǔ���̂Ȃ��ł����������Ȃ��ł��B������̎�p�ォ�琶���邱�Ƃ�����A���ǂ܂ł̊��Ԃ͒����A����11�N�ƕ���Ă��܂��B������ȊO�ł��A�q�{����̎�p�ō��Փ������p�߁i�����̂Ȃ��̃����p�߁j��؏��������Ƃɂ�鑫�̃����p����ɑ����ċN������̂�����܂��B�����p����̂��镔�ʂɐ�������ᇂ́A���Ǔ�����l����K�v������܂��B
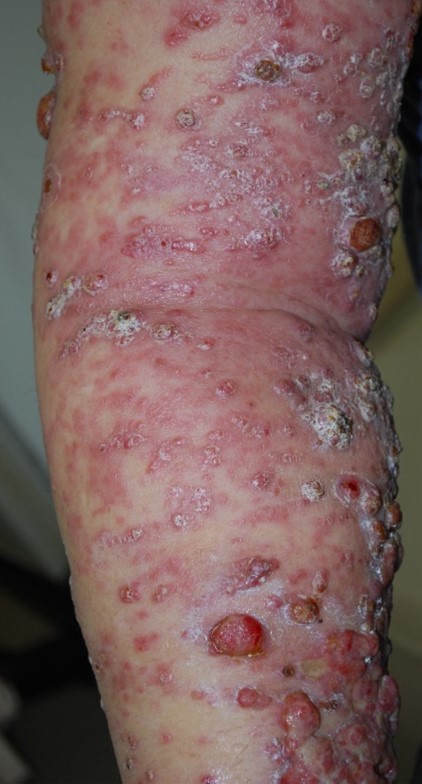
Stewart-Treves�nj�Q�F������p��̃����p����ʂɐ����� - ���ː��Ǝˌ�ɐ����錌�Ǔ���
�����L�Ɏ��ۂ̎ʐ^���f�ڂ��Ă���܂��B�s���ɂȂ���Ƃ��͉{���ɒ��ӂ��Ă��������B
�@���ɂ܂�ł����A���ː��Ǝ˂̉e���ɂ���Đ����錌�Ǔ���ł��B�������A�ߔN������̎��Âœ��[�������Â�I�����邱�Ƃ������A����ɔ����ĕ��ː��Ǝ˂��銳�҂��������A���Ґ����ȑO��葝���Ă��܂��B���ː��Ǝ˂��猌�Ǔ����������܂ł̊��Ԃ́A����͂���܂�������10�N���炢�ł��B
���ː��Ǝ˕��ʁi�����[�j�ɐ��������Ǔ���
�y�����z
- �a�������Őf�f����
�����̑g�D�̈ꕔ���̂��Č������Ō���A�a�������Őf�f���܂��B���Ǔ���́A���̑傫�����a�C�̌o�߂ɐ[���ւ��܂��B���Ăł͂T�����ȏゾ�Ɨ\�オ�����Ƃ����Ă��܂��B���{�l�̏ꍇ�A���̖т������A�܂�����ɂȂ��Ă��E�т���l�����Ȃ����߁A�������x���X��������܂��B�f�f�̍ۂɂ́A�����̍L����f���邽�ߔ��̖т���K�v������܂��B
���@��
��{�̍l����
- �������Ԃ�傫�������V�������Á@����ː�����+���w�Ö@����s��
���Ǔ���́A�ڂɌ����邩�����ł����Ȃǂ̔畆�ɑ��݂��Ă��܂����A���Â̖{���̃^�[�Q�b�g�́A���ǂ�ʂ��đS�g�ɍL���鋰��̂��邪��זE�ł��B���ǂ̓����̑g�D��������a�C�����ɁA���ǂ�ʂ��Ă���זE���̒��ɗ���Ă��܂�����ł��B�]���s���Ă������ẤA������؏����A������āA�����ɕ��ː����Ǝ˂���Ƃ������̂ł����B�������A���Ð��т͔��Ɉ����A1�N�ȓ��ɓ]�ڂ��N�����ĖS���Ȃ�����قƂ�ǂł����B2012�N�A�R�����̃p�N���^�L�Z�������Ǔ���ɕی��K�p�ƂȂ�A���ː��Ǝ˂Ɠ����ɍR�����𓊗^���鎡�Â��s����悤�ɂȂ�܂����B�܂��A���ː����Ì�́A�u�p�N���^�L�Z���v�����I�ɓ��^���邱�Ƃœ]�ڂ�h���ێ��Ö@����ł��邱�Ƃ��킩���Ă��܂����B���Ð��т͔��ɗǂ��A7�`8���̕���1�N�����Đ������Ă���A�����l����4�N�߂����Â��Ă���������܂��B
�y���ː�����+���w�Ö@�z
- ���ː�����
���ː����Âł́A�����ɑ��Ǝː���70Gy�Ƃ����A���ÂɎg���ő���̗ʂ��Ǝ˂��܂��B���Ǔ���͔畆�̉��ɂ��L�����Ă��邱�Ƃ����邽�߁A�����ڂ����L���͈͂ɏƎ˂��邱�Ƃ�����܂��B�������܂Ԃ��ɓ��B���Ă���ꍇ�A�ዅ�ɕ��ː���������Ɣ�����⎸���̃��X�N������܂��B�������A���Â��s��Ȃ��Ɩ��ɂ�����邽�߁A���Ẫ��X�N���\����t�Ƙb�������������Ŏ��Â����肷��K�v������܂��B���Ǔ���ł́A�����Ƃ����^�Ȃ������ʂɐ������A�ʐς̔�r�I�L���a�ςɕ��ː��Ă邱�ƂɂȂ�܂��B���������a�ςɌ����Ă���̂��A�u�g���Z���s�[�v�Ƃ������ː����Ñ��u�ł��B�u�g���Z���s�[�v�́A���G�ȕa����A��x�ɕ����̎�ᇂɑΉ��ł��郁���b�g������܂��B�������A��������Ă����Î{�݂͌����Ă��܂��B�u�g���Z���s�[�v�̂ق��A���ː����Ñ��u�͂��܂��܂Ȏ�ނ�����܂��B���ː����Â���ۂɂ́A���̎{�݂ł͂ǂ̂悤�ȋ@����g���Ď��Â�����̂��A���̃����b�g�A�f�����b�g�Ȃǂɂ��Đ������āA�������Ă��玡�Â��s�����ق����ǂ��ł��傤�B�Ǝˉ́A2Gy���T���ԘA���i���j�`���j�j�{�Q���x�݁i�y�j�E���j�j��1�T�ԂƂ��A�V�`�W�T�Ԃ�35��s���܂��B�Ǝ˗ʂ��������߁A�ŏI�T����ɂȂ�Ɣ畆�ւ̃_���[�W�ɂ���ċ����ɂ݂������܂��B�����ǂɔz�����ĕێ����܂߂��畆�P�A�����Ă��A�ƎˏI����A���������܂łɂQ�`�R�T�Ԃ�����܂��B
�y���w�Ö@�z
- �^�L�T���n��܂𒆐S�Ƃ������Â�
��{�I�ɂ́A�T�P��i�Ⴆ�A���j�j�́u�p�N���^�L�Z���v���^��3�T�A�����čs���A1�T�x�ނƂ����y�[�X�œ��^���܂��B����҂�̋@�\��Q�Ȃǂŕ���p���S�z�����ꍇ�́A2�T�A�����^��1�T�x�݁A��������1�T���^����2�T�x�݂Ƃ����ϑ��I�ȓ��^�@��I�����邱�Ƃ�����܂��B���ː����Â��I����Ă��A���w�Ö@�͑����܂��B�������Ȃ���Ԃ��ێ����邽�߂ɂ̓p�N���^�L�Z���̓��^�𑱂��Ă����K�v������i�ێ��Ö@�j�A���^���~�߂�ƍĔ���]�ڂ��N�����댯�����ے�ł��Ȃ�����ł��B���݂̂Ƃ���ǂꂭ�炢�̊��ԑ�������A�R����Â��~�߂Ă������̂��ɂ��ẮA�܂��킩���Ă��܂���B
�܂��A�u�p�N���^�L�Z���v���̃^�L�T���n�R�����Ō��ʂ������Ȃ��������̂Q�����ÂɁu�G���u�����v�����ÑI�����̈�ɂȂ�܂��B�u�G���u�����v���Q�T�A�����^���āA�P�T�x�ނƂ������@�ł��B�����̑��{�݂��W�܂��āu�p�N���^�L�Z���v�Ō��ʂ�����ꂸ�A�u�G���u�����v���g�p�����ꍇ�̌��ʂƈ��S����ړI�Ƃ����Տ��������s���A�Q�����ÂƂ��ď\���Ȍ��ʂ�����ƕ���Ă��܂��B
�y���q�W�I�Áz
- �p�]�p�j�u�ɂ��2�����Â�
���ː�����+���w�Ö@�̎��Âł��A�c�O�Ȃ���2�`3���̊��҂���͌��ʂ��Ȃ��Ƃ������ʂ��o�Ă��܂��B�������A���̎��̎�Ƃ��āA�u�p�]�p�j�u�v�Ƃ������q�W�I���Ǔ���̎��ÂƂ��ĕی��K�p�ɂȂ��Ă��܂��B����p�Ƃ��āA�������A�̋@�\��Q�A���ӊ��A����������A����҂ɓ��^����ꍇ�͒��ӂ��K�v�ł��B���݁AJCOG(���{�Տ���ᇌ����O���[�v)�ŁA�u�p�N���^�L�Z���v���̃^�L�T���n�R�����Ō��ʂ������Ȃ��������̂Q�����ÂƂ��āu�p�]�p�j�u�v�̌��ʂȂ�тɈ��S����]������Տ��������s���Ă��܂��B
�y��p�Ö@�z
- �s���Ȃ��Ȃ���鎡��
�ȑO�͌��Ǔ���ɑ��Ď�p���s���Ă��܂������A�ŋ߂͎�p�����Ȃ��Ƃ����l�������嗬�ɂȂ����܂��B��Î{�݂ɂ���ẮA��p�Ƃ������j���Ƃ��Ă���Ƃ��������܂����A���݂̂Ƃ���؏������u���ː�����+���w�Ö@�v�̂ق����t�����A�������Ƃ��ɗǂ����т��o�Ă��܂��B�厡�ォ���p�Ƃ������j���o���ꂽ�Ƃ��ɂ́A�u���ː�����+���w�Ö@�v�Ƃ������@�����邪���̎��Â͍s��Ȃ��̂��A�Ȃǂ悭���k���邱�Ƃ��d�v�ł��B
�Ĕ��E�]�ڂɔ�����
- �x�ւ̓]�ڂň����N�������u�C���v�u���C���v�ɒ���
���Ǔ���́A�x��̑��A�����p�߂ɓ]�ڂ��N�����₷���A���ɔx�ɓ]�ڂ���ƁA�X�E�Ƃ������D�̂悤�ȑ܂����܂��B���ꂪ�j�]����ƁA���D�Ɍ����J���̂Ɠ����悤�ɁA�x�̋�C�������Ă��ڂ�ł��܂��u�C���v�ɂȂ�܂��B�u�C���v�ł́A��C����荞�߂Ȃ����ߌċz����ƂȂ�܂����A�������L�x�ȔX�E���j�]����ƁA���t�����o���ɂ��܂�u���C���v�ƂȂ�A�~������̂��ߖS���Ȃ邱�Ƃ�����܂��B�x�̕\�ʂɔX�E�������ԂŁu�p�]�p�j�u�v���g���A���Ì��ʂ�����ꂽ�ꍇ�A�x�̂���זE�����ł���̂ŋC�����N�������Ƃ�����܂��B�u�p�]�p�j�u�v�p���Ă��āA�����}�ɋꂵ���Ȃ����A���̒ɂ݂Ȃǂ��N��������A���}�Ȏ��Â��K�v�ł��B�C�����N�����ꍇ�́A�x�Ɋǂ����Ĕx��c��܂��鏈�u���Ƃ�܂��B

